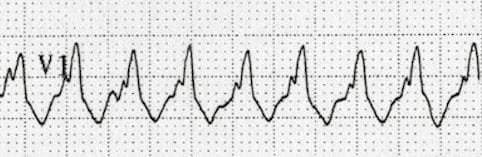
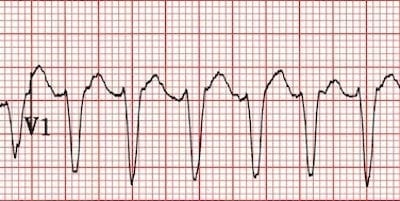
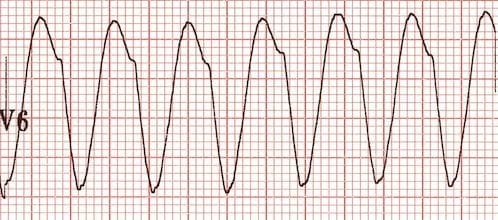
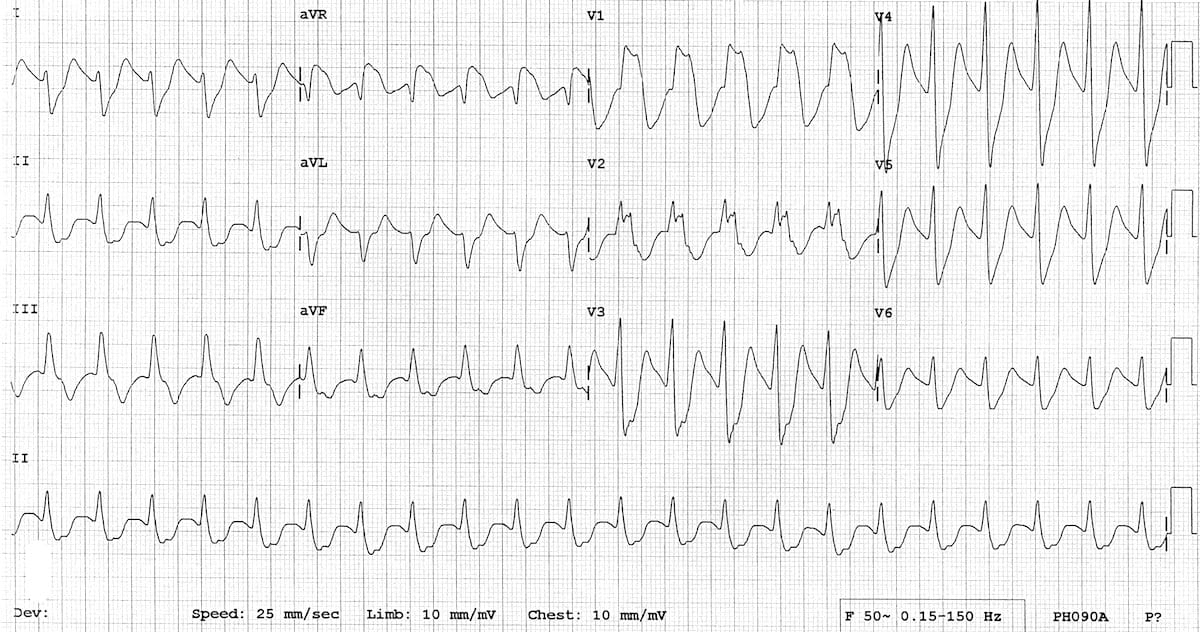
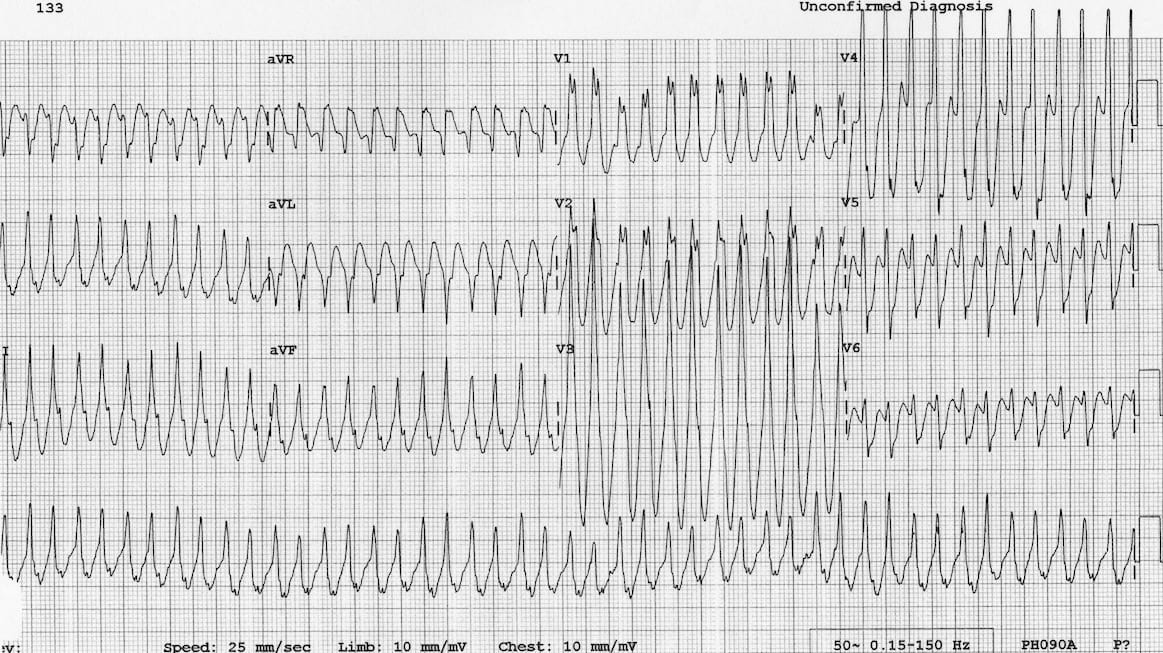
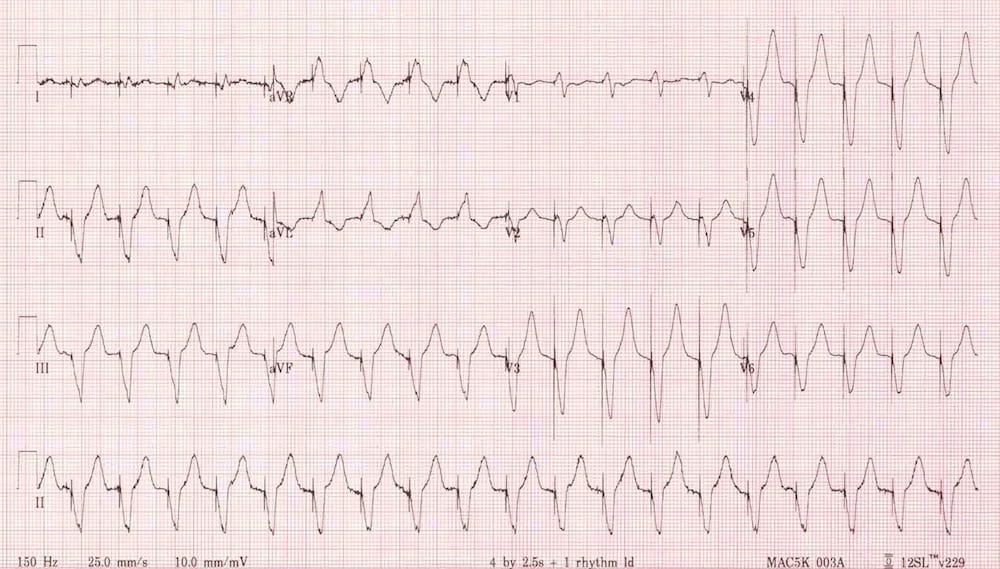
Các nhịp nhanh phức bộ rộng đều đặn có thể có nguồn gốc từ thất (VT) hoặc trên thất (SVT có dẫn truyền bất thường), và việc phân biệt giữa hai loại này sẽ ảnh hưởng đáng kể đến xử trí bệnh nhân.
Đáng tiếc là, việc phân biệt VT với SVT có dẫn truyền bất thường trên điện tâm đồ không phải lúc nào cũng thực hiện được.
Chẩn đoán phân biệt của nhịp nhanh phức bộ rộng đều đặn
- Nhịp nhanh thất (VT)
- Nhịp nhanh trên thất (SVT) với dẫn truyền bất thường do block nhánh
- SVT kèm bất kỳ rối loạn chuyển hóa nào làm chậm dẫn truyền điện thế hoạt động trên thất — tăng kali máu, ức chế kênh natri, toan nặng
- AVRT ngược chiều (antidromic) — rối loạn nhịp nhanh vào lại gặp trong hội chứng Wolff-Parkinson-White
- Nhịp tự thất gia tốc (AIVR)
Đặc điểm ECG làm tăng khả năng là VT
Các đặc điểm điện tâm đồ làm tăng khả năng là VT bao gồm:
Không có hình thái RBBB hoặc LBBB điển hình
Lệch trục cực đoan (“trục tây bắc”): QRS dương ở aVR và âm ở I và aVF
Phức bộ rất rộng > 160 ms
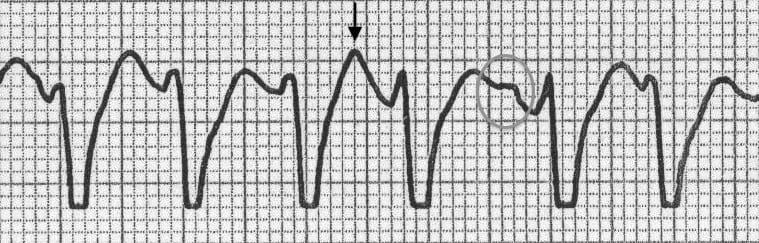
Phân ly nhĩ-thất:
- Sóng P và phức bộ QRS có tần số khác nhau
- Sóng P thường chồng lên phức bộ QRS và có thể khó nhận biết
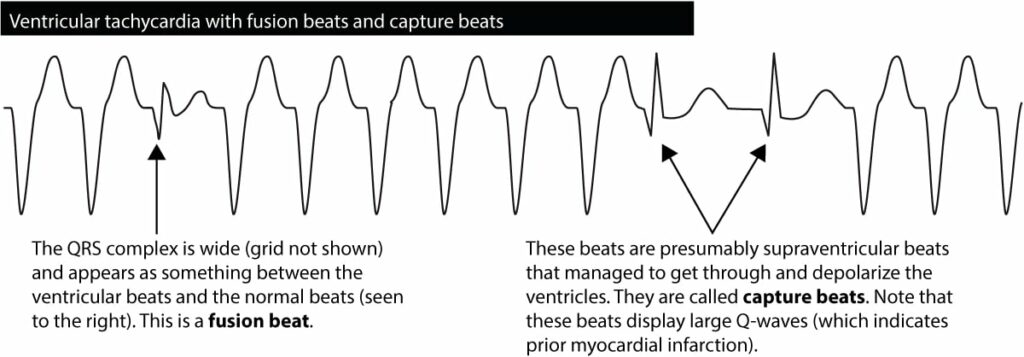
Nhịp bắt giữ (capture beats): Xảy ra khi nút xoang thoáng chốc “bắt giữ” các thất trong bối cảnh phân ly nhĩ-thất, tạo ra một phức bộ QRS có thời gian bình thường
Nhịp hợp nhất (fusion beats): Xảy ra khi một nhịp xoang và một nhịp thất trùng nhau tạo nên một phức bộ lai (xem Dressler beat)
Nguồn ECG waves
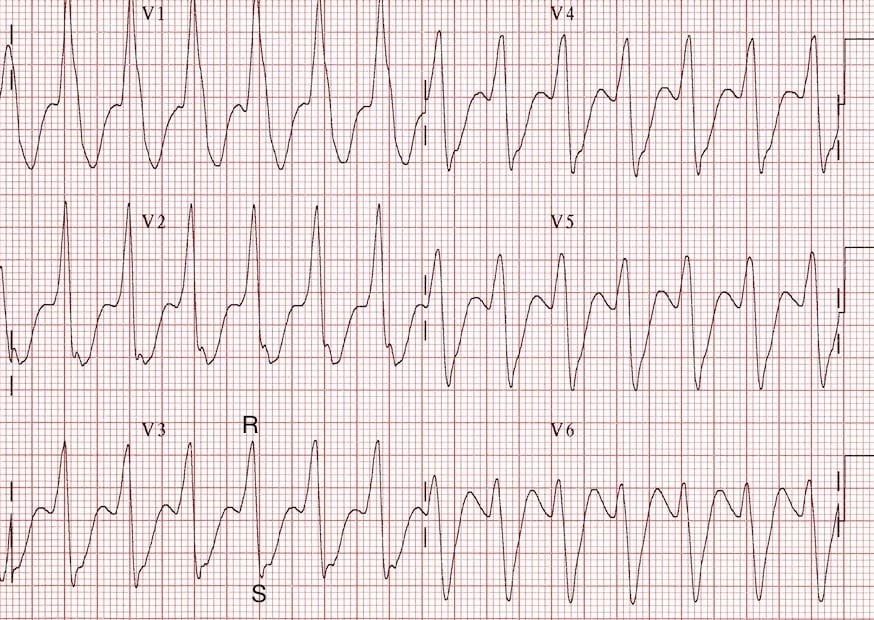
Sự đồng pha dương tính trên toàn bộ các chuyển đạo trước tim:
Đồng pha dương tính trong VT: Các chuyển đạo V1–6 đều có phức bộ hoàn toàn dương (R), không thấy phức bộ rS
Sự đồng pha âm tính trên toàn bộ các chuyển đạo trước tim:
Đồng pha âm tính trong VT: Các chuyển đạo V1–6 đều có phức bộ hoàn toàn âm (QS), không thấy phức bộ rS
Phức bộ RSR’ với “tai thỏ” trái cao hơn:
- Đây là dấu hiệu đặc hiệu nhất ủng hộ VT
- Trái ngược với RBBB, trong đó “tai thỏ” phải cao hơn
Tai thỏ trái cao hơn ở V1
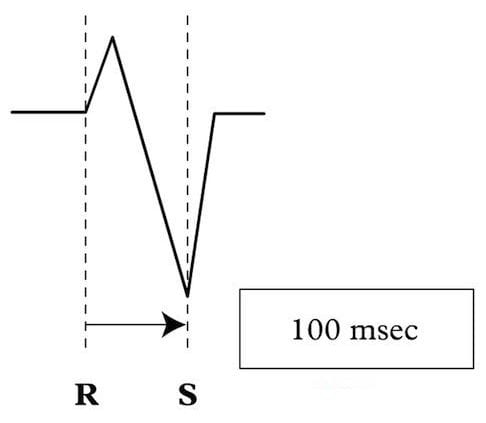
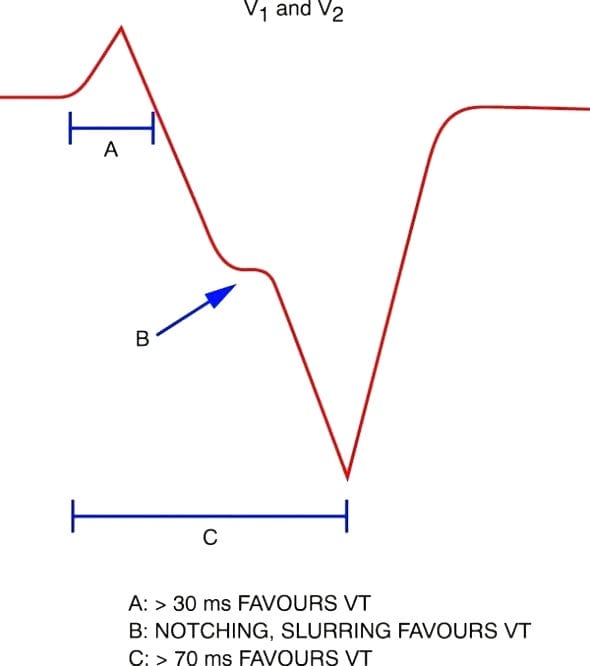
Dấu hiệu Brugada: Khoảng cách từ khởi điểm sóng R đến đáy sóng S > 100 ms ở các chuyển đạo V1–6 (sẽ bàn thêm bên dưới)
Dấu hiệu Josephson: Khía/notching hoặc làm tù ở gần đáy sóng S
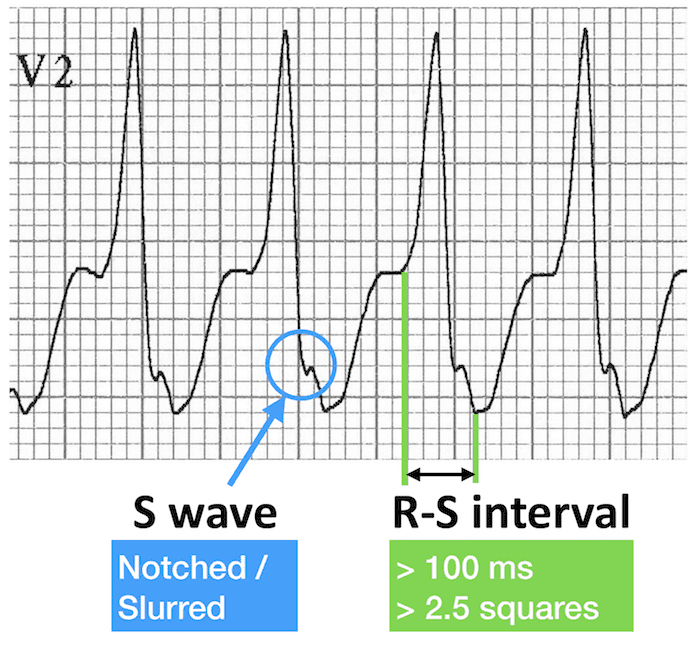

Chuyển đạo V2 cho thấy đồng thời dấu hiệu Josephson (màu xanh dương) và dấu hiệu Brugada (màu xanh lá)
Các yếu tố lâm sàng liên quan đến VT hoặc SVT
Khả năng VT tăng lên khi có:
- Tuổi > 35 (giá trị dự báo dương tính 85%)
- Bệnh tim cấu trúc
- Bệnh tim thiếu máu cục bộ
- Tiền sử NMCT
- Tiền sử gia đình có đột tử tim (gợi ý các tình trạng như HOCM, hội chứng QT dài bẩm sinh, hội chứng Brugada hoặc loạn sản thất phải gây loạn nhịp, thường liên quan đến các cơn VT)
Khả năng SVT có dẫn truyền bất thường tăng lên nếu:
- Điện tâm đồ trước đó cho thấy hình thái block nhánh giống hệt nhịp nhanh phức bộ rộng hiện tại
- Điện tâm đồ trước đó có bằng chứng WPW (PR ngắn < 120 ms, QRS rộng, sóng delta)
- Bệnh nhân có tiền sử các cơn nhịp nhanh kịch phát đã từng được chấm dứt thành công bằng adenosine hoặc nghiệm pháp phế vị
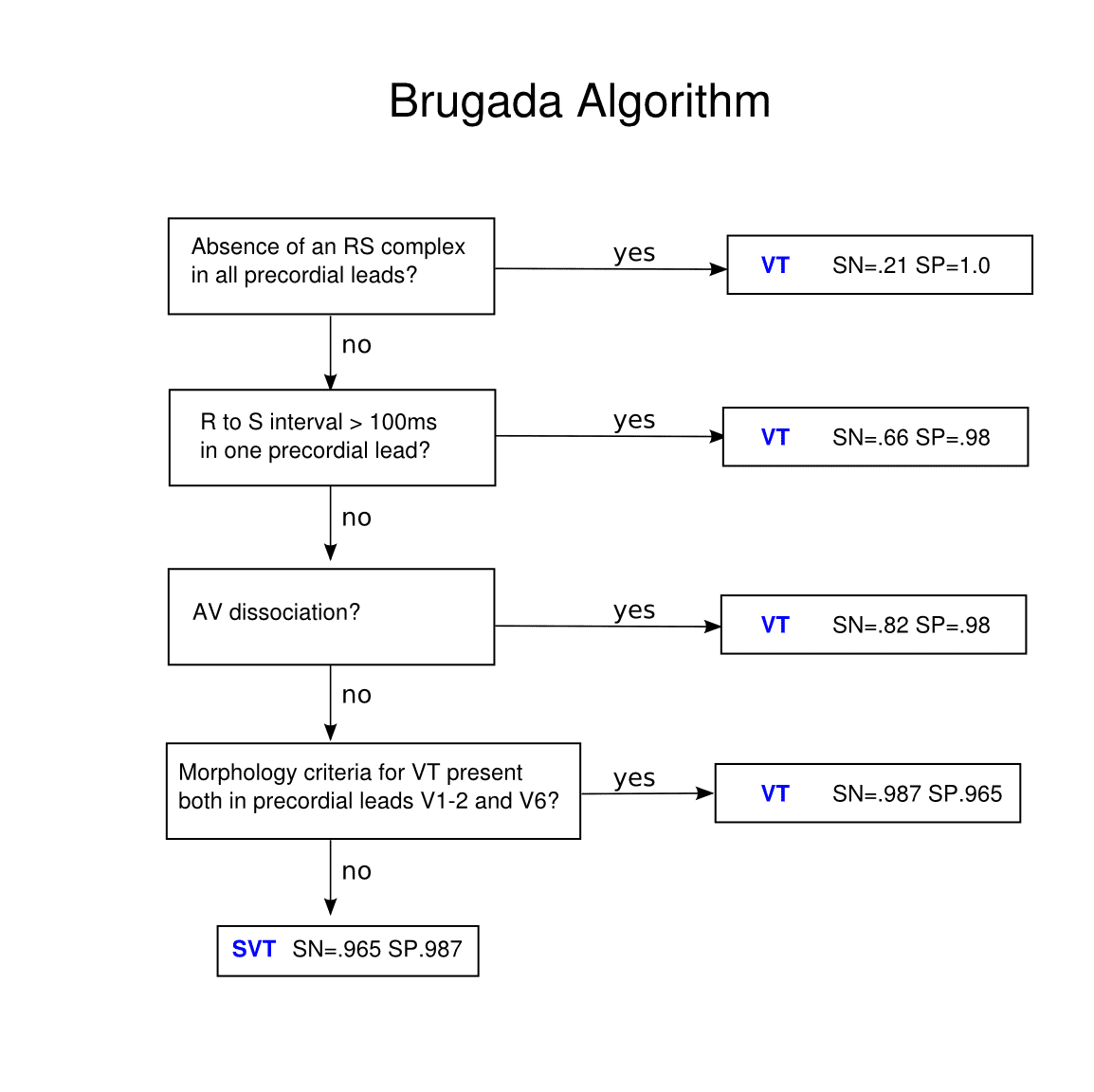
Mẹo nâng cao để chẩn đoán VT — Tiêu chuẩn Brugada
- Trong các trường hợp khó, có thể dùng thuật toán Brugada để phân biệt VT và SVT có dẫn truyền bất thường.
- Thuật toán được áp dụng từ trên xuống dưới — nếu bất kỳ tiêu chí nào thỏa mãn, chẩn đoán là VT.
1. Không có phức bộ RS ở tất cả các chuyển đạo trước tim
Về cơ bản, điều này giống như có đồng thuận dương tính hoặc đồng thuận âm tính.
- Tất cả các chuyển đạo trước tim đều chỉ có sóng R đơn pha hoặc sóng S đơn pha
- → chẩn đoán VT
- Nếu có bất kỳ phức bộ RS nào hiện diện ở V1-6
- → chuyển sang bước 2
Chỉ có sóng R trước tim → VT
Đồng thuận dương tính trong VT
Chỉ có sóng S trước tim → VT
Có phức bộ RS hiện diện → chuyển sang bước 2
2. Khoảng RS > 100 ms ở một chuyển đạo trước tim
Nếu có phức bộ RS ở V1-6 thì sẽ đo khoảng RS. Đây là thời gian từ khởi đầu sóng R đến điểm đáy của sóng S.
- Nếu khoảng RS > 100 ms
- → VT
- Nếu khoảng RS < 100 ms
- → chuyển sang bước 3
3. Phân ly nhĩ-thất
- Sóng P xuất hiện với tần số khác với phức bộ QRS
- → có phân ly nhĩ-thất và chẩn đoán VT.
- Không thấy bằng chứng phân ly nhĩ-thất
- → chuyển sang bước 4
4. Tiêu chuẩn hình thái học của VT
Đánh giá các chuyển đạo V1-2 và V6 để tìm các đặc điểm điển hình của VT. Có hai bộ tiêu chuẩn hình thái tùy theo hình dạng phức bộ QRS ở V1:
- Sóng R trội ở V1
- → xem tiêu chuẩn cho hình thái giống block nhánh phải (RBBB-like)
- Sóng S trội ở V1
- → xem tiêu chuẩn cho hình thái giống block nhánh trái (LBBB-like)
Hình thái giống RBBB
Hình thái giống LBBB
Nhịp nhanh phức bộ rộng với hình thái RBBB
Hình ảnh ở V1-2
Với sóng R dương ở V1/V2, ba kiểu sau gợi ý VT:
- Sóng R đơn pha, trơn láng
- Sườn xuống của sóng R bị khía — “tai thỏ trái” cao hơn
- Phức bộ qR (sóng Q nhỏ, sóng R cao) ở V1
Sườn xuống của sóng R có khía: “tai thỏ trái” cao hơn, gợi ý VT
LƯU Ý: kiểu RSR’ gợi ý nhịp nhanh trên thất kèm block nhánh phải
Dạng RSR’ điển hình của RBBB
Hình ảnh ở V6
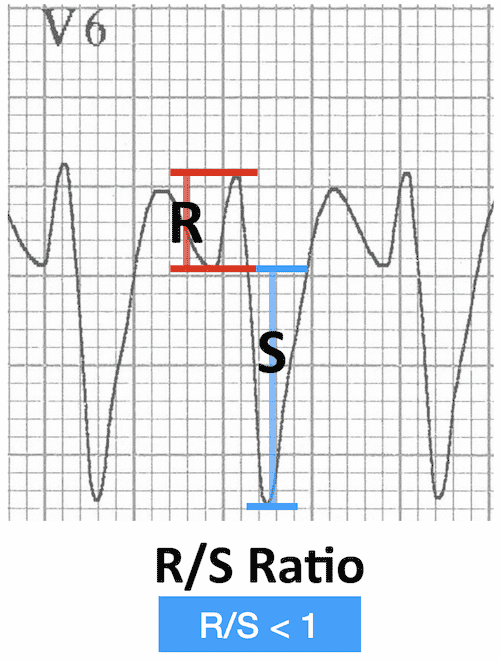
Ở V6, các kiểu sau phù hợp với VT:
- Phức bộ QS
- Phức bộ hoàn toàn âm tính, không có sóng R
- Tỷ lệ R/S < 1
- Sóng R nhỏ, sóng S sâu
- Chỉ gợi ý VT khi cũng có LAD hiện diện
Nhịp nhanh phức bộ rộng với hình thái LBBB
Hình ảnh ở V1-2
Với sóng S trội ở V1, ba đặc điểm sau là chẩn đoán VT:
- Sóng R khởi đầu có thời gian > 30-40 ms.
- Sóng S bị khía hoặc bị làm tù (dấu Josephson)
- Khoảng RS (thời gian từ khởi đầu sóng R đến đáy sóng S) > 60-70 ms
Hình ảnh được tái bản từ Wellens (2001)
Hình thái ở V6
Với kiểu hình giống block nhánh trái (LBBB), sự hiện diện của sóng Q ở V6 gợi ý nhịp nhanh thất (VT).
Có hai kiểu hình có thể gặp:
- Sóng QS ở V6 (tương tự như kiểu hình giống block nhánh phải, RBBB)
- → Rất đặc hiệu cho VT
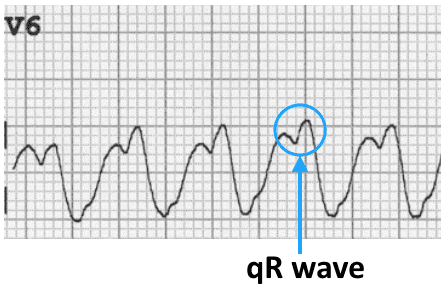
- Phức bộ qR ở V6 (sóng q nhỏ, sóng R lớn)
- → VT
Lưu ý: SVT với LBBB có liên quan đến việc không có sóng Q ở V6.
Không có sóng Q ở V6 với LBBB
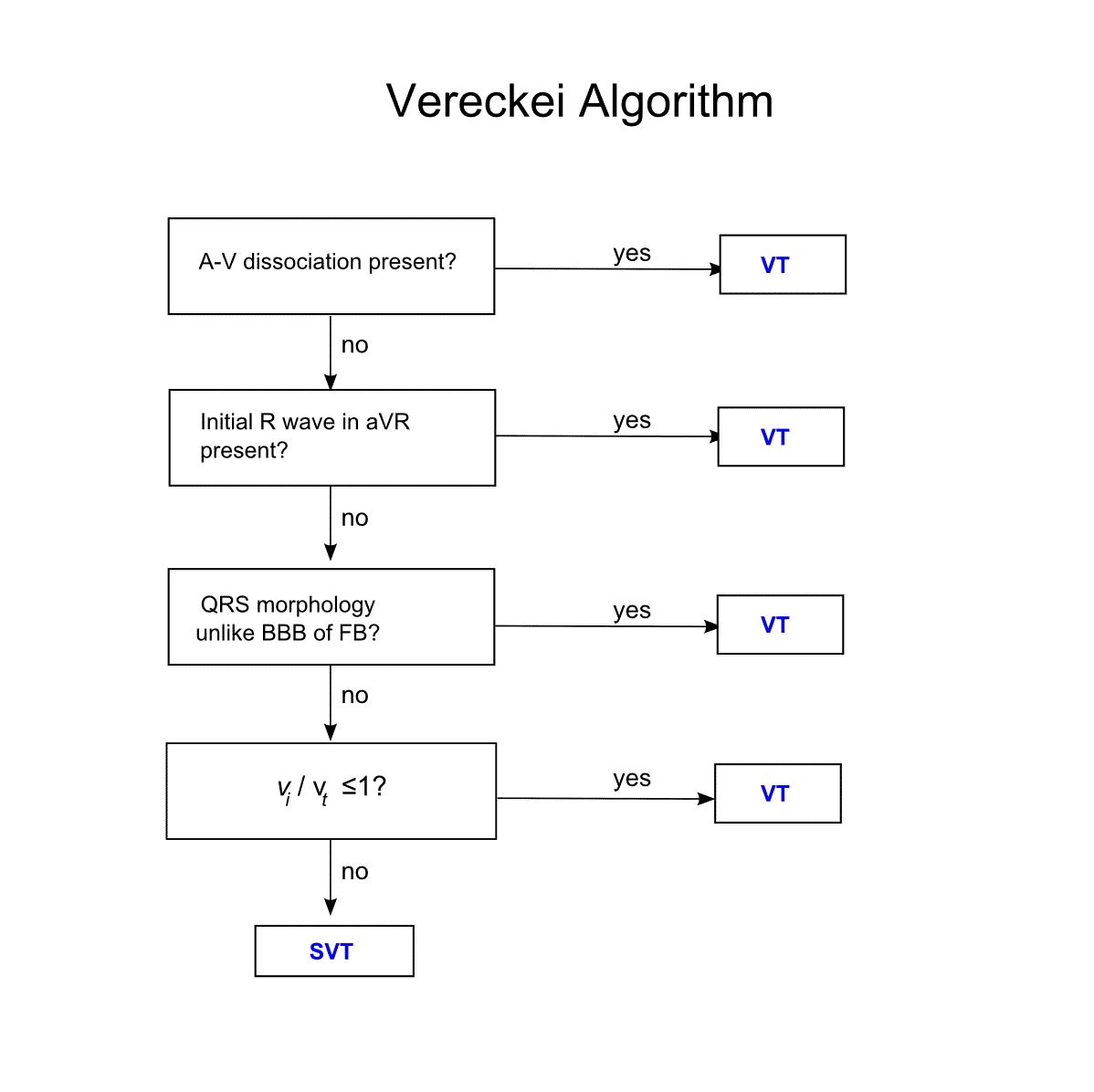
Mẹo nâng cao hơn — Thuật toán Vereckei
Có một số điểm chồng lấp giữa thuật toán Vereckei và Brugada, nhưng một trong những mẹo hữu ích nhất của thuật toán Vereckei là khảo sát phức bộ QRS ở chuyển đạo aVR. [PMID 18180024]
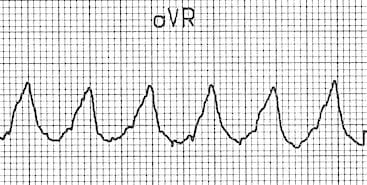
- Sóng R trội ở đầu phức bộ trong aVR
- Gợi ý VT
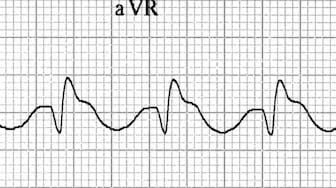
- Sóng R’ trội ở cuối phức bộ trong aVR (tức là sau một sóng Q/S)
- Có nhiều khả năng là SVT kèm dẫn truyền bất thường
- Kiểu hình này thường gặp nhất trong ngộ độc TCA
Các thuật toán chẩn đoán khác
Kết luận
- Phần lớn các tiêu chuẩn đã được công bố có độ đặc hiệu cao nhưng độ nhạy rất thấp (ví dụ 20–50%) trong chẩn đoán VT
- Điều này có nghĩa là ngay cả khi không có đặc điểm chẩn đoán VT, cũng không có cách nào chắc chắn 100% rằng nhịp là SVT kèm dẫn truyền bất thường…
- Nếu còn nghi ngờ, hãy xử trí như VT!
Câu đố về nhịp nhanh phức bộ rộng
Kiểm tra khả năng của bạn với các nhịp phức bộ rộng này…
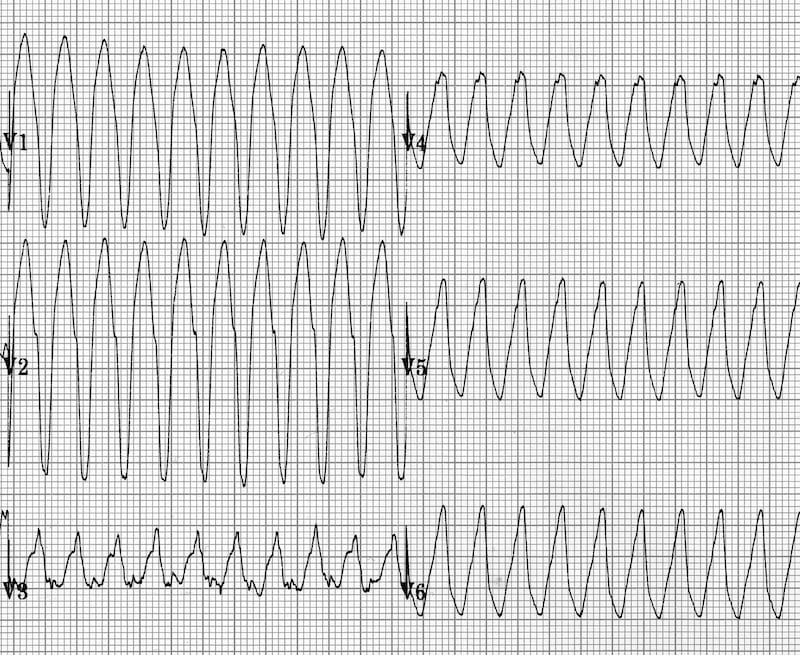
Ví dụ 1
Hiện đáp án
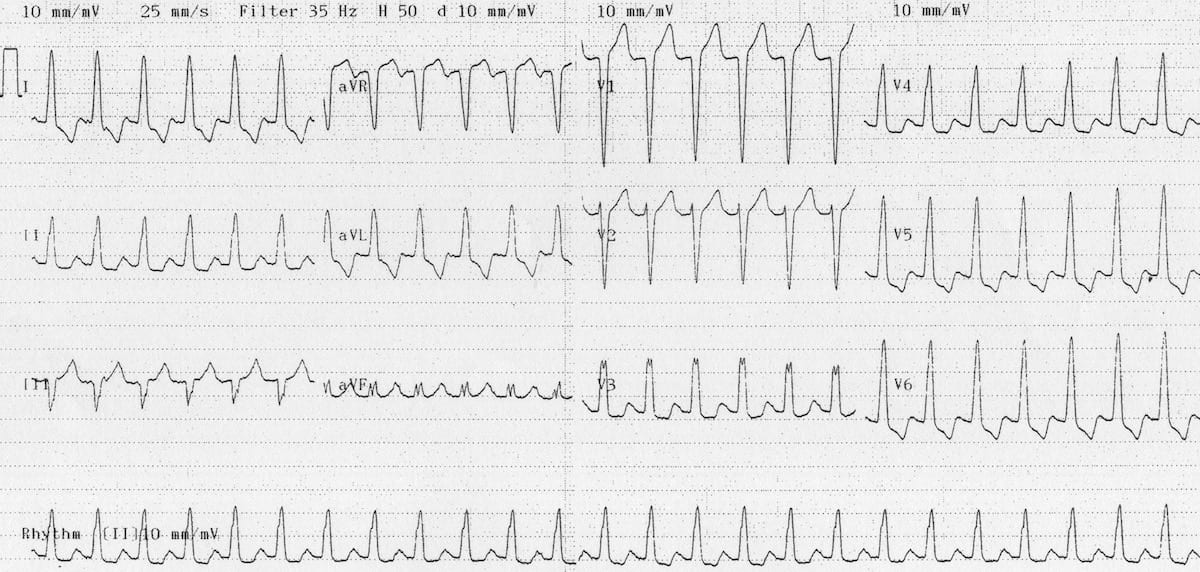
Nhịp nhanh vào lại nút nhĩ thất (AVNRT) với LBBB
- Hình thái LBBB điển hình với không có sóng Q ở V6
- Không có tiêu chuẩn Brugada dương tính
- Bệnh nhân này có LBBB với hình thái giống hệt trên các ECG trước đó
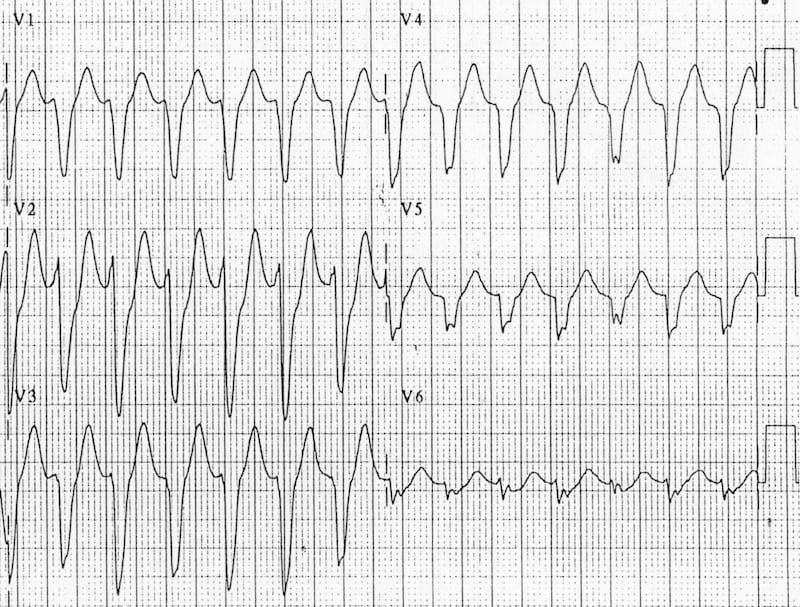
Ví dụ 2
Hiện đáp án
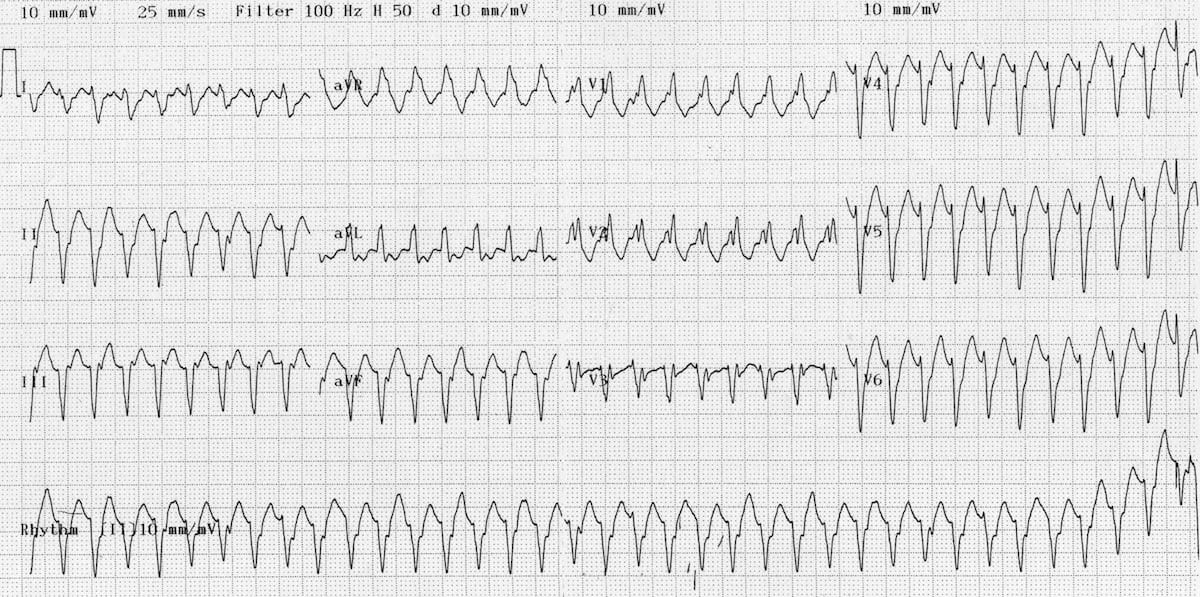
- Đây là một ECG khó!
- Mặc dù có nhịp nhanh phức bộ rộng (HR > 100, QRS > 120), hình thái ở V1 gợi ý nhiều hơn SVT kèm dẫn truyền bất thường, vì các phức bộ không rộng đến mức đó (< 160 ms) và tai thỏ phải cao hơn tai thỏ trái.
- Tuy nhiên, quan sát kỹ hơn thấy có dấu hiệu phân ly nhĩ-thất, với sóng P chồng lấp nhìn thấy ở V1
- Ngoài ra, sự hiện diện của trục tây-bắc và tỷ lệ R/S < 1 ở V6 (sóng R rất nhỏ, sóng S sâu) cho thấy đây là VT
- Bệnh nhân này có trục QRS và hình thái hoàn toàn khác trên ECG nền.
Phân ly nhĩ-thất
Ví dụ 3
Hiện đáp án
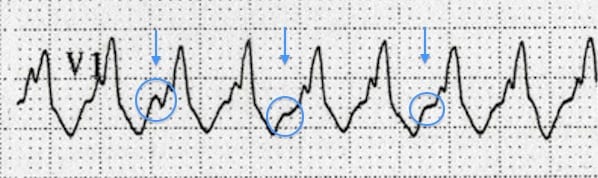
Độc tính của thuốc chống trầm cảm ba vòng
- Các phức bộ QRS rất rộng (~200 ms) — tuy nhiên, khác với VT, phần giãn rộng chủ yếu nằm ở phần cuối của QRS (có thể thấy rõ nhất ở các chuyển đạo V3–V6, nơi sóng R hẹp được theo sau bởi các sóng S rất rộng và sâu)
- Không có tiêu chuẩn Brugada dương tính — đặc biệt, khoảng RS < 100 ms.
- Không thấy sóng P
Các đặc điểm điển hình của ngộ độc TCA là:
- Nhịp nhanh — thường là nhịp nhanh xoang với khoảng PR kéo dài rõ rệt, đến mức sóng P bị che khuất trong sóng T hoặc phức bộ QRS trước đó; có thể khó phân biệt với nhịp nhanh nối nhĩ-thất với dẫn truyền lệch hướng.
- Phức bộ QRS rộng.
- Lệch trục phải của phần cuối QRS — sóng R’ dương ở aVR, sóng S sâu ở chuyển đạo I.
Đọc thêm về ngộ độc TCA
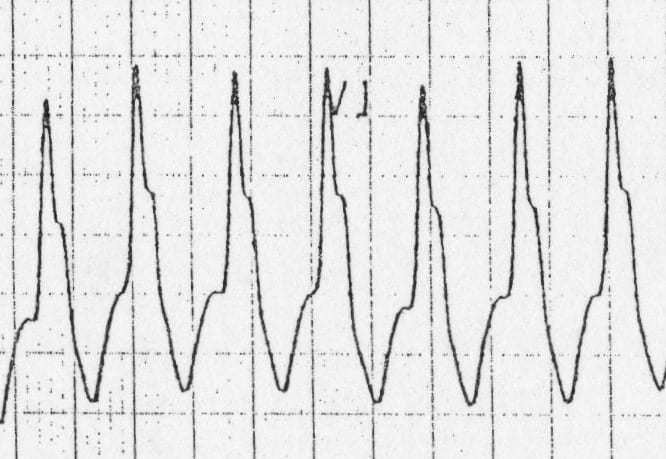
Ví dụ 4
…Gợi ý
Bệnh nhân 5 tuổi.
Hiển thị đáp án
Nhịp nhanh vào lại nhĩ-thất (AVRT) ngược chiều do hội chứng Wolff-Parkinson-White
- Đây là rối loạn nhịp duy nhất có thể gần như không thể phân biệt với VT!
- Trong trường hợp này, gợi ý chính là tiền sử — hơn 95% các cơn nhịp nhanh phức bộ rộng ở trẻ em là SVT kèm dẫn truyền lệch hướng
Đọc thêm về rối loạn nhịp tim ở trẻ em
Ví dụ 5
Hiển thị đáp án
Nhịp tạo nhịp thất nhanh nhịp tạo bởi máy tạo nhịp (ví dụ: nhịp nhanh do máy tạo nhịp — pacemaker-mediated tachycardia)
- Có các xung tạo nhịp rõ ràng trước mỗi phức bộ QRS
- Nhịp tạo nhịp thất có các đặc điểm chung với các nhịp thất khác — trong trường hợp này ECG cho thấy sự đồng nhất âm ở V1–6, sóng R ban đầu > 40 ms ở V1, khoảng RS > 70 ms ở V1, phức bộ QS ở V6
- Lưu ý rằng các xung tạo nhịp không phải lúc nào cũng rõ như thế này!
Đọc thêm về rối loạn chức năng máy tạo nhịp
Đọc thêm
- Đọc bài tổng quan chi tiết về VT so với SVT qua ECG của GS Hein Wellens (người nổi tiếng với hội chứng mang tên ông!)
- Xem thêm một số ví dụ ECG khác về nhịp nhanh thất từ thư viện ECG của LITFL.
- ECG Top 100 – Ca lâm sàng 046 (hình thái RBBB)
- ECG Top 100 – Ca lâm sàng 046 (hình thái LBBB)
- ECG Exigency 004 – một ca nhịp nhanh phức bộ rộng.
Chủ đề liên quan
Đọc thêm về các loại VT khác nhau qua các liên kết sau:
- VT đơn hình
- Nhịp nhanh đường ra thất phải
- VT đa hình / Torsades de Pointes
- Nhịp nhanh bó sợi
- VT hai chiều
- Cuồng thất
Tài liệu tham khảo
- Wellens HJ. Điện sinh lý học: Nhịp nhanh thất: chẩn đoán nhịp nhanh phức bộ QRS rộng. Heart. 2001 Nov;86(5):579-85.
- Alzand BS, Crijns HJ. Tiêu chuẩn chẩn đoán nhịp nhanh phức bộ QRS rộng: sự tiến hóa qua nhiều thập kỷ. Europace. 2011 Apr;13(4):465-72.
- Brugada P, Brugada J, Mont L, Smeets J, Andries EW. Một cách tiếp cận mới trong chẩn đoán phân biệt một nhịp nhanh đều với phức bộ QRS rộng. Circulation. 1991 May;83(5):1649-59 [Tiêu chuẩn Brugada]
- Josephson ME et al. Nhịp nhanh thất kéo dài: vai trò của điện tâm đồ 12 chuyển đạo trong định vị nguồn gốc. Circulation. 1981 Aug;64(2):257-72 [Dấu Josephson]
- Kindwall KE, Brown J, Josephson ME. Tiêu chuẩn điện tâm đồ cho nhịp nhanh thất trong các nhịp nhanh có hình thái block nhánh trái với phức bộ rộng. Am J Cardiol. 1988 Jun 1;61(15):1279-83 [Dấu Josephson]
- Vereckei A, Duray G, Szénási G, Altemose GT, Miller JM. Ứng dụng một thuật toán mới trong chẩn đoán phân biệt nhịp nhanh phức bộ QRS rộng. Eur Heart J. 2007 Mar;28(5):589-600 [Thuật toán Vereckei]
- Vereckei A. Các thuật toán hiện nay để chẩn đoán nhịp nhanh phức bộ QRS rộng. Curr Cardiol Rev. 2014 Aug;10(3):262-76
Đọc thêm LITFL
- Kiến thức cơ bản về Thư viện ECG – Sóng, khoảng đo, đoạn và diễn giải lâm sàng
- ECG A đến Z theo chẩn đoán – Diễn giải ECG trong bối cảnh lâm sàng
- ECG Exigency và Cardiovascular Curveball – Các ca lâm sàng ECG
- 100 câu đố ECG – Công cụ tự đánh giá để luyện thi
- CÁC TRANG WEB và SÁCH tham khảo ECG – Những nguồn tài liệu tốt nhất còn lại
Đọc nâng cao
- Brady WJ, Truwit JD. Những quyết định then chốt trong điện tâm đồ cấp cứu và chăm sóc cấp cứu
- Surawicz B, Knilans T. Điện tâm đồ học của Chou trong thực hành lâm sàng: người lớn và trẻ em
- Wagner GS. Điện tâm đồ thực hành của Marriott, ấn bản thứ 12
- Chan TC. ECG trong Y học Cấp cứu và Chăm sóc Cấp cứu
- Rawshani A. Diễn giải ECG lâm sàng
- Mattu A. ECG dành cho bác sĩ cấp cứu
- Hampton JR. ECG trong thực hành, ấn bản thứ 6


THƯ VIỆN ECG
Điện tâm đồ
Ed Burns
Bác sĩ cấp cứu trong lĩnh vực y học tiền viện và vận chuyển cấp cứu tại Sydney, Australia. Ông có niềm đam mê với diễn giải ECG và giáo dục y khoa | Thư viện ECG |
Robert Buttner
MBBS DDU (Emergency) CCPU. Bác sĩ nội trú nâng cao chuyên ngành Y học Cấp cứu người lớn/nhi tại Melbourne, Australia. Quan tâm đặc biệt đến siêu âm chẩn đoán và thủ thuật, giáo dục y khoa, và diễn giải ECG. Đồng sáng lập Thư viện ECG của LITFL. Twitter: @rob_buttner