Đoạn ST
Đoạn ST là đoạn đẳng điện, nằm phẳng trên ECG, giữa cuối sóng S (điểm J) và khởi đầu sóng T.
- Đoạn ST biểu hiện khoảng thời gian giữa khử cực và tái cực thất.
- Nguyên nhân quan trọng nhất gây bất thường đoạn ST (chênh lên hoặc chênh xuống) là thiếu máu cơ tim hoặc nhồi máu cơ tim.
Nguyên nhân chênh lên đoạn ST
- Nhồi máu cơ tim cấp
- Co thắt mạch vành (cơn đau thắt ngực Prinzmetal)
- Viêm màng ngoài tim
- Tái cực sớm lành tính
- Block nhánh trái
- Phì đại thất trái
- Phình thất
- Hội chứng Brugada
- Nhịp tạo bởi máy tạo nhịp thất
- Tăng áp lực nội sọ
- Bệnh cơ tim Takotsubo
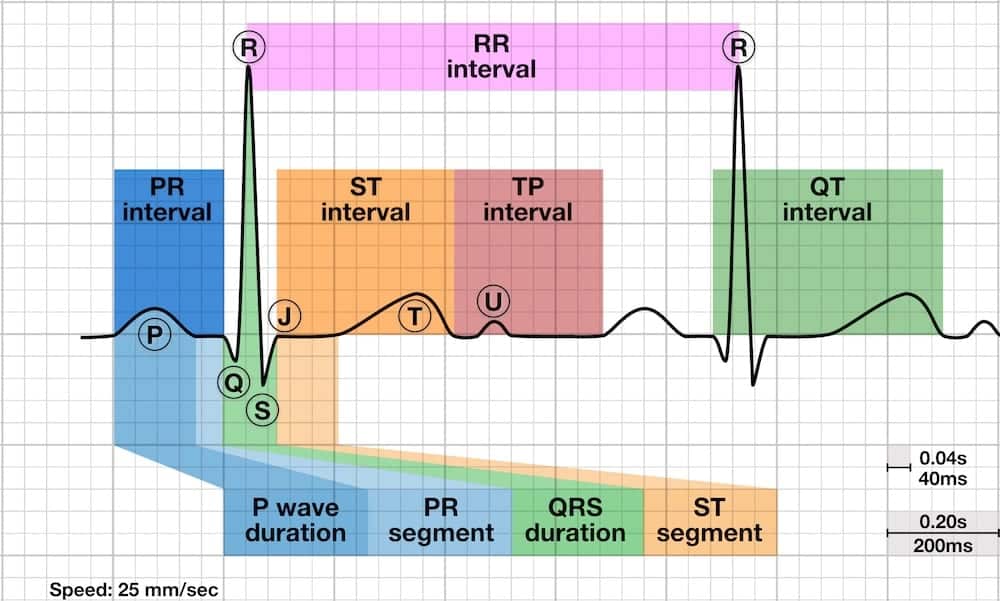
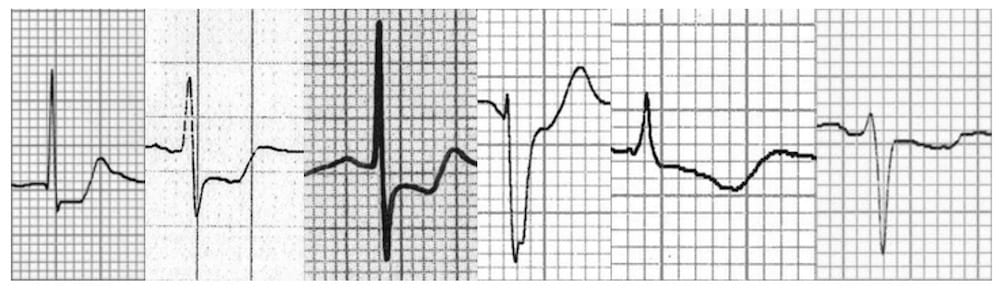
Hình thái đoạn ST chênh lên
Nhồi máu cơ tim
Nhồi máu cơ tim cấp có ST chênh lên với hình thái lõm, lồi hoặc gần như đường thẳng hơi chếch.
Hình thái đoạn ST trong các tình trạng khác
Các kiểu chênh lên đoạn ST
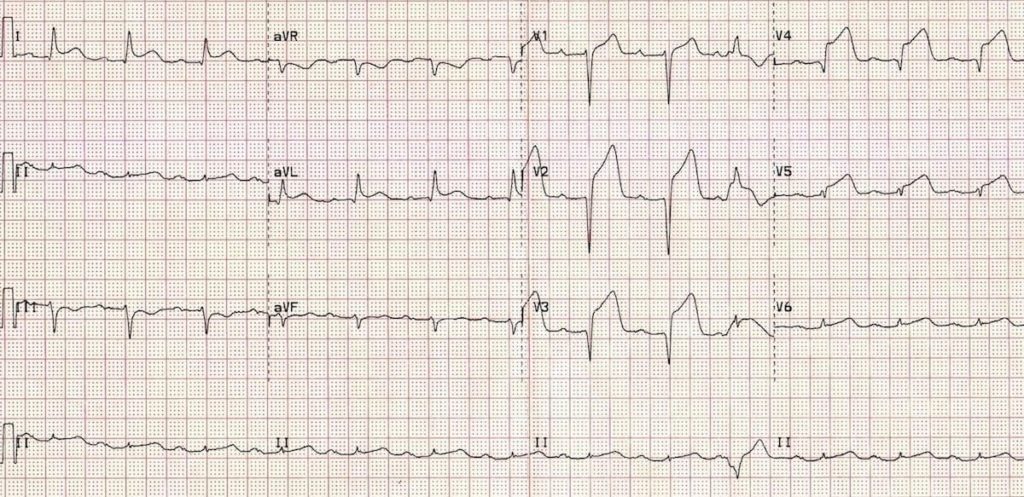
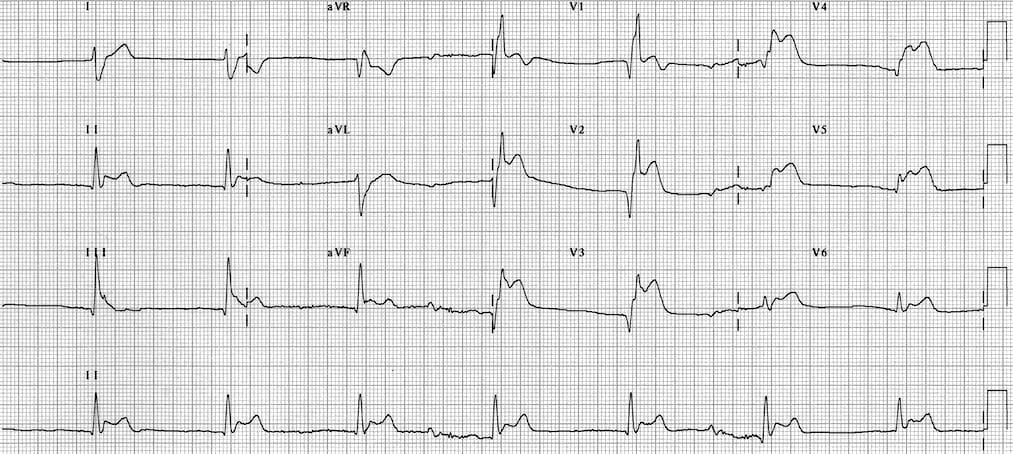
Nhồi máu cơ tim cấp có ST chênh lên (STEMI)
Chênh lên đoạn ST và hình thành sóng Q ở các chuyển đạo liên tiếp. Xem các liên kết ở trên để biết thêm về các kiểu hình STEMI khác nhau:
- Vách liên thất (V1-2)
- Thành trước (V3-4)
- Thành bên (I + aVL, V5-6)
- Thành dưới (II, III, aVF)
- Thất phải (V1, V4R)
- Thành sau (V7-9)
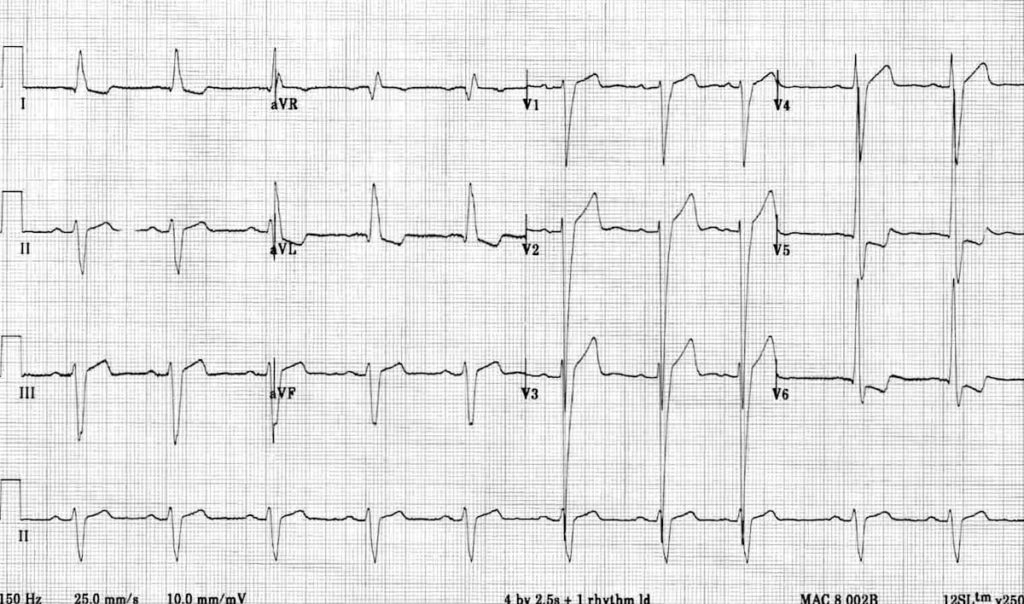
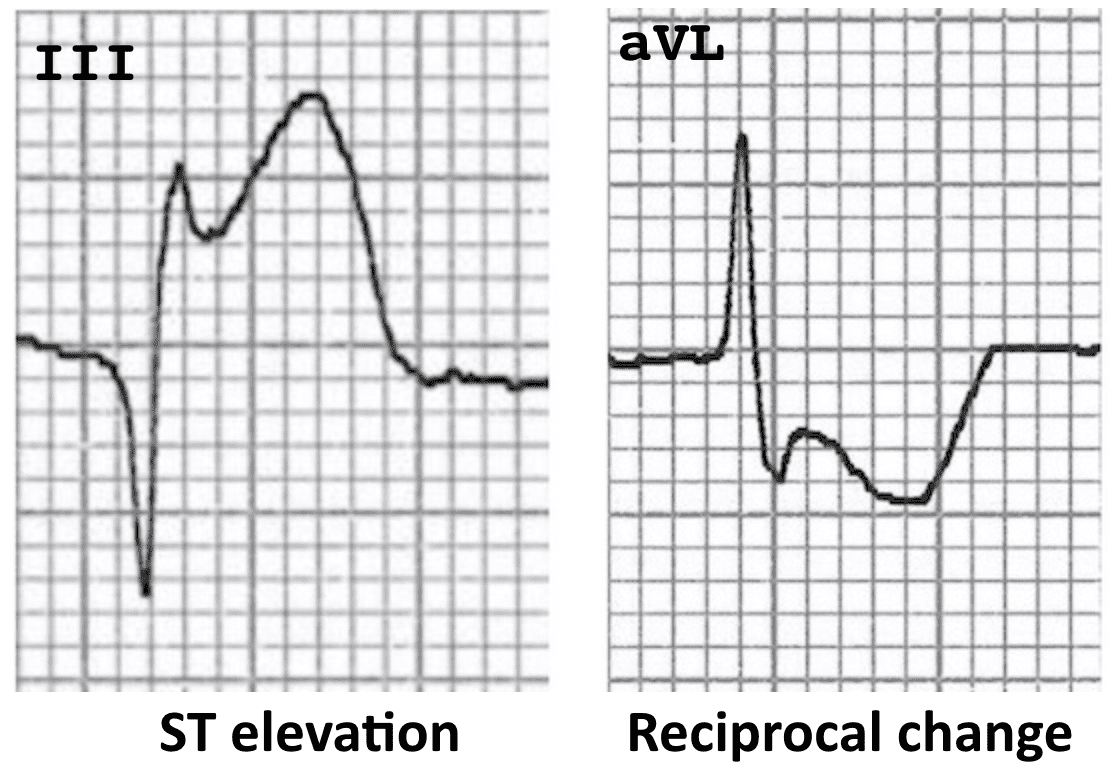
Thường có ST chênh xuống đối ứng ở các chuyển đạo đối diện về mặt điện học. Ví dụ, ST chênh lên ở các chuyển đạo thành bên cao I + aVL thường gây ST chênh xuống đối ứng ở chuyển đạo III (xem ví dụ bên dưới).
Co thắt mạch vành (đau thắt ngực Prinzmetal)
- Tình trạng này gây ra kiểu ST chênh lên rất giống nhồi máu cơ tim cấp — tức là ST chênh lên khu trú kèm ST chênh xuống đối ứng xảy ra trong các cơn đau ngực.
- Tuy nhiên, khác với nhồi máu cơ tim cấp, các thay đổi trên ECG là thoáng qua, hồi phục với thuốc giãn mạch và thường không liên quan đến hoại tử cơ tim.
- Có thể không thể phân biệt hai tình trạng này chỉ dựa vào ECG.
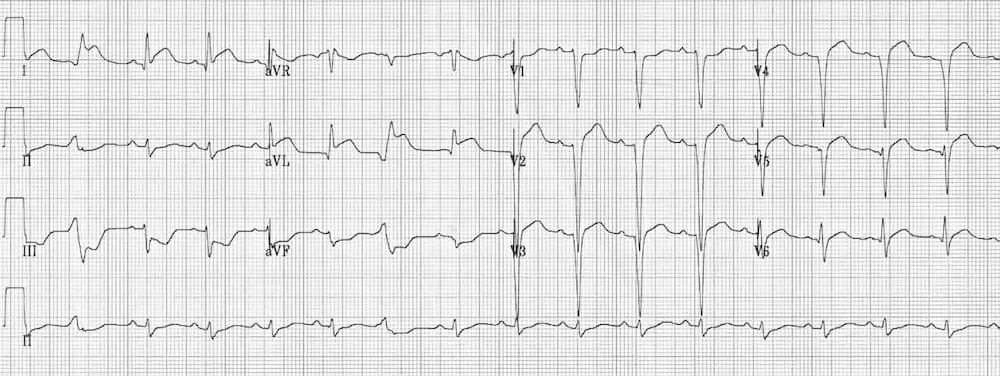
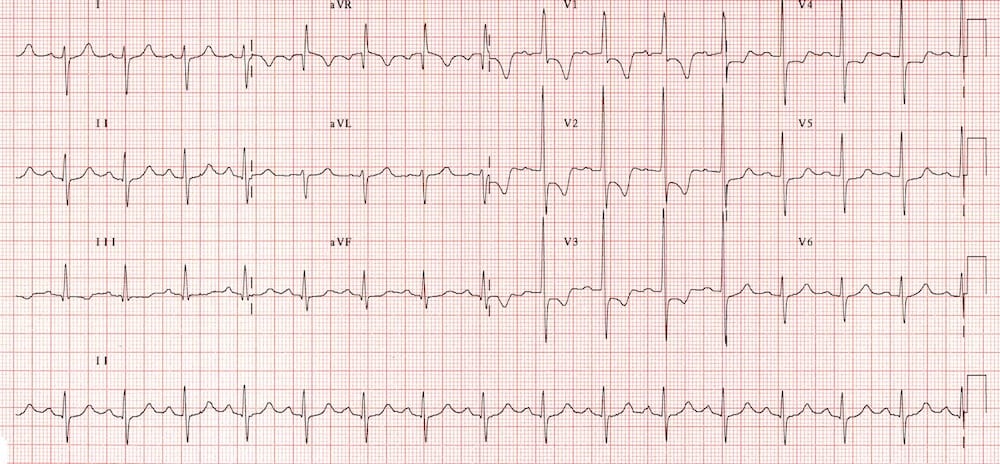
Viêm màng ngoài tim
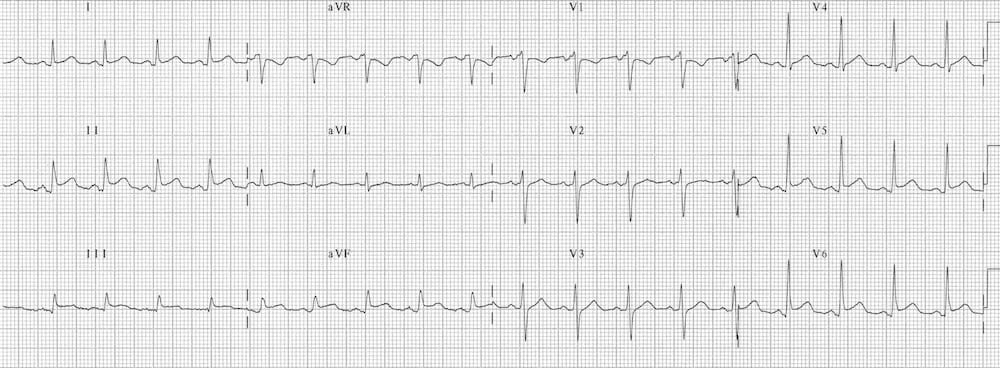
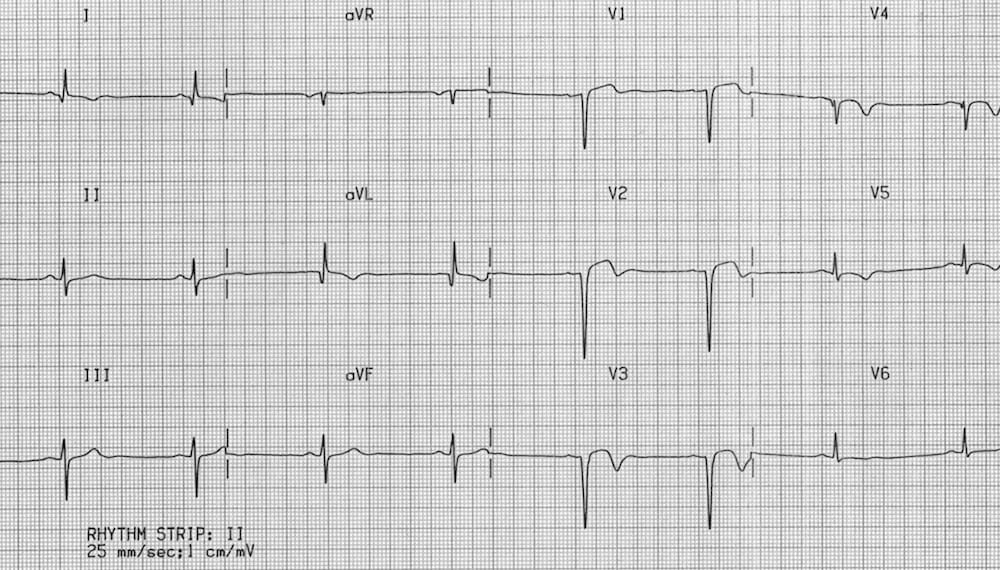
Viêm màng ngoài tim cấp gây ST chênh lên lan tỏa, dạng lõm (“hình yên ngựa”) kèm chênh xuống đoạn PR ở nhiều chuyển đạo, thường gặp ở I, II, III, aVF, aVL và V2-6.
- ST chênh lên lõm kiểu “hình yên ngựa” ở các chuyển đạo I, II, III, aVF, V5-6 kèm chênh xuống đoạn PR.
- Có ST chênh xuống đối ứng và đoạn PR chênh lên ở các chuyển đạo aVR và V1.
- Dấu hiệu Spodick lần đầu được David H. Spodick mô tả năm 1974, là đoạn TP dốc xuống và có tính đặc hiệu đối với viêm màng ngoài tim cấp.
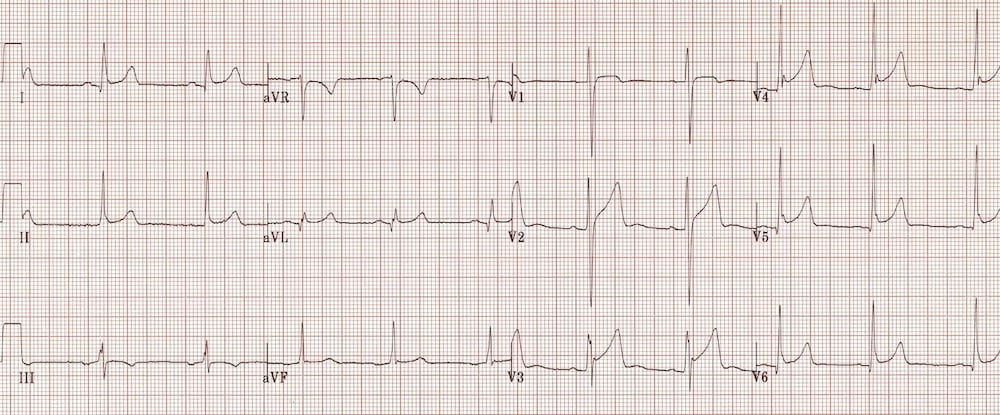
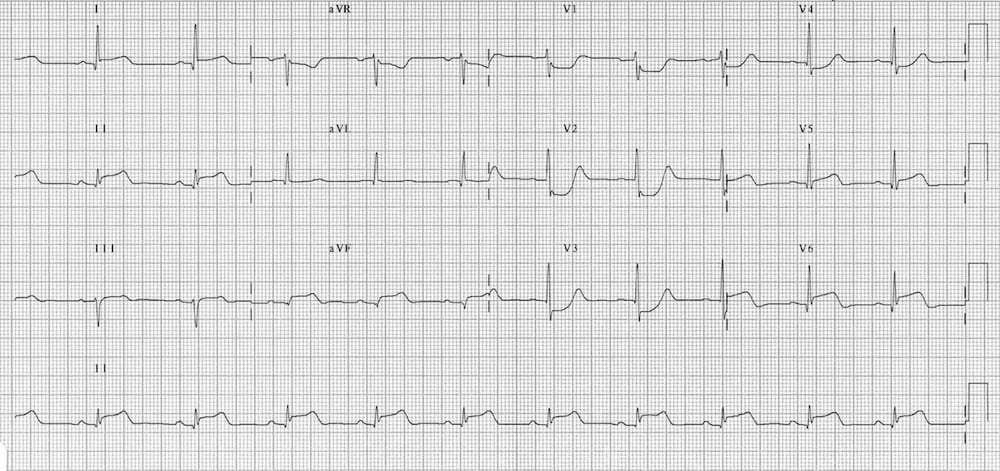
Tái cực sớm lành tính
Khử cực sớm lành tính (BER) gây ST chênh lên nhẹ với sóng T cao, chủ yếu ở các chuyển đạo trước tim. BER là một biến thể sinh lý bình thường, thường gặp ở bệnh nhân trẻ, khỏe mạnh. Thường có khấc ở điểm J — kiểu hình “fish-hook”.
Các thay đổi ST có thể rõ hơn khi nhịp tim chậm và mất đi khi có nhịp nhanh.
Có ST chênh lên nhẹ dạng lõm ở các chuyển đạo trước tim và chuyển đạo dưới, kèm khấc tại điểm J (kiểu “fish-hook”)
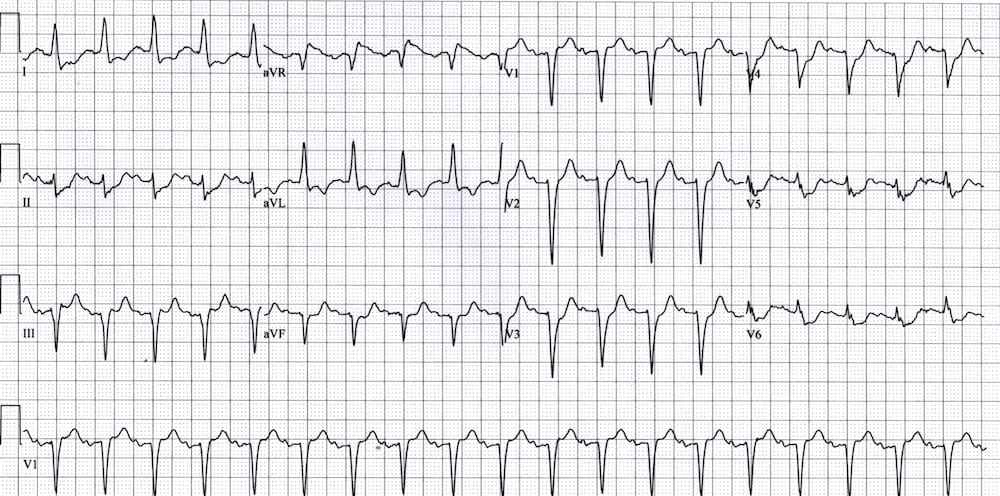
Block Nhánh Trái (LBBB)
Trong block nhánh trái (LBBB), các đoạn ST và sóng T biểu hiện “lệch pha phù hợp” — tức là chúng hướng ngược với vectơ chính của phức bộ QRS.
Điều này tạo ra ST chênh lên và sóng T dương ở các chuyển đạo có phức bộ QRS âm (sóng S trội), đồng thời gây ST chênh xuống và đảo ngược sóng T ở các chuyển đạo có phức bộ QRS dương (sóng R trội).
- Lưu ý ST chênh lên ở các chuyển đạo có sóng S sâu — rõ nhất ở V1-3.
- Đồng thời lưu ý ST chênh xuống ở các chuyển đạo có sóng R cao — rõ nhất ở I và aVL.
Phì đại thất trái (LVH)
Phì đại thất trái (LVH) gây kiểu rối loạn tái cực tương tự như LBBB, với ST chênh lên ở các chuyển đạo có sóng S sâu (thường V1-3) và ST chênh xuống/đảo ngược sóng T ở các chuyển đạo có sóng R cao (I, aVL, V5-6).
- Lệch trục trái
- Sóng S sâu kèm ST chênh lên ở V1-3
- ST chênh xuống và đảo ngược sóng T ở các chuyển đạo bên V5-6
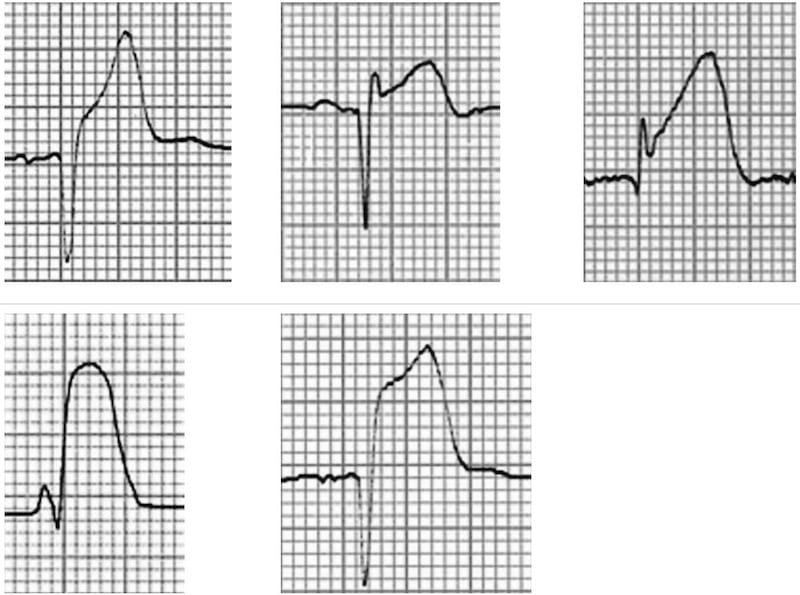
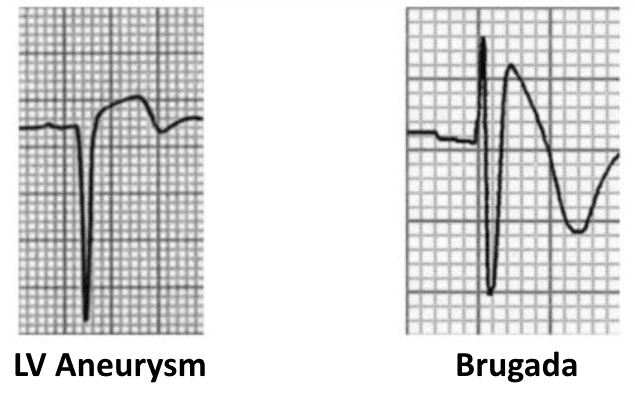
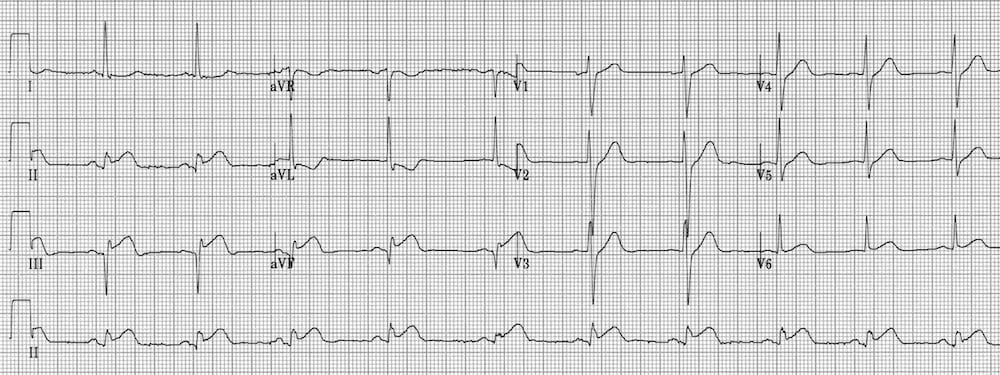
Phình thất
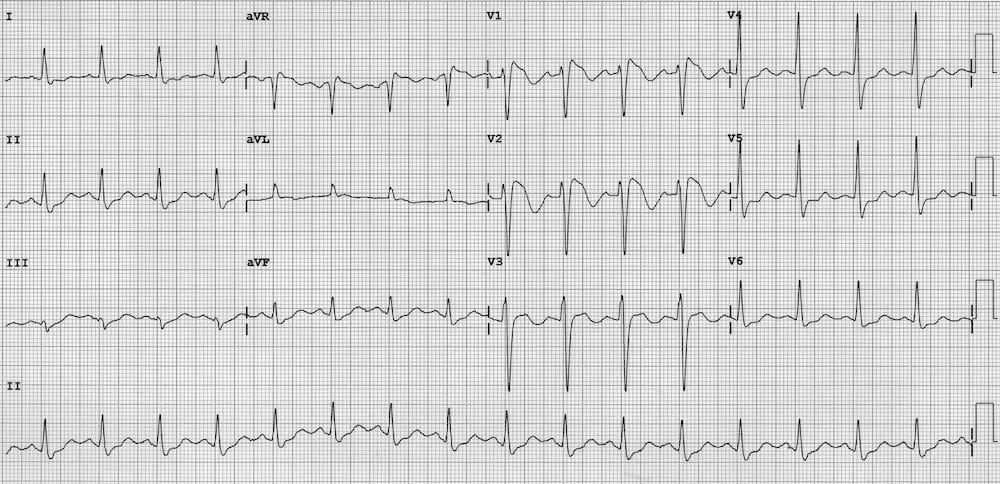
Đây là kiểu hình ECG của phình thất – ST chênh lên tồn dư và sóng Q sâu gặp ở bệnh nhân có tiền sử nhồi máu cơ tim. Tình trạng này liên quan đến tổn thương cơ tim lan rộng và vận động nghịch thường của thành thất trái trong thì tâm thu.
- Có ST chênh lên với sóng Q sâu và sóng T đảo ngược ở V1-3.
- Kiểu hình này gợi ý có phình thất trái do NMCT trước-vách trước đó.
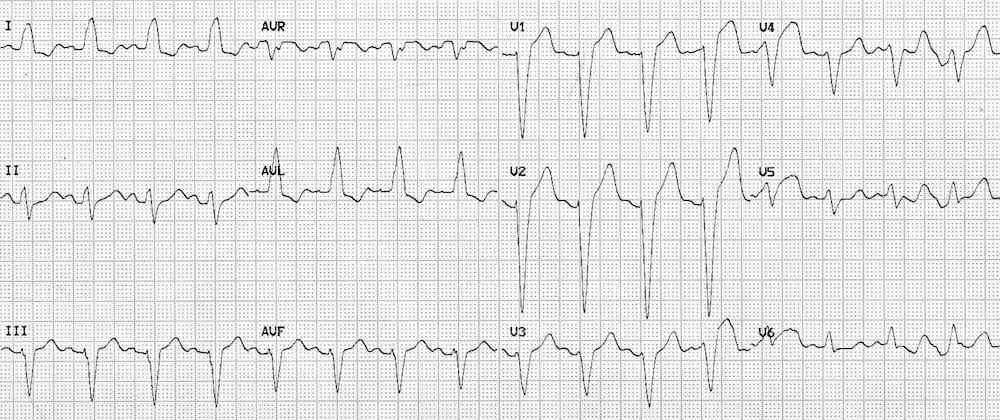
Hội chứng Brugada
Hội chứng Brugada là một bệnh lý kênh ion di truyền (rối loạn các kênh natri của cơ tim) dẫn đến các cơn loạn nhịp thất kịch phát và đột tử ở bệnh nhân trẻ.
Dấu hiệu đặc trưng trên ECG lúc nghỉ là “dấu hiệu Brugada” — ST chênh lên và block nhánh phải không hoàn toàn ở V1-2 với hình thái “coved”.
Có ST chênh lên và block nhánh phải không hoàn toàn ở V1-2 với hình thái coved — “dấu hiệu Brugada”.
Nhịp tạo nhịp thất
Tạo nhịp thất (với dây tạo nhịp ở thất phải) gây các bất thường đoạn ST giống hệt như trong LBBB. Có lệch pha phù hợp, với đoạn ST và sóng T hướng ngược với vectơ chính của phức bộ QRS.
Tăng áp lực nội sọ
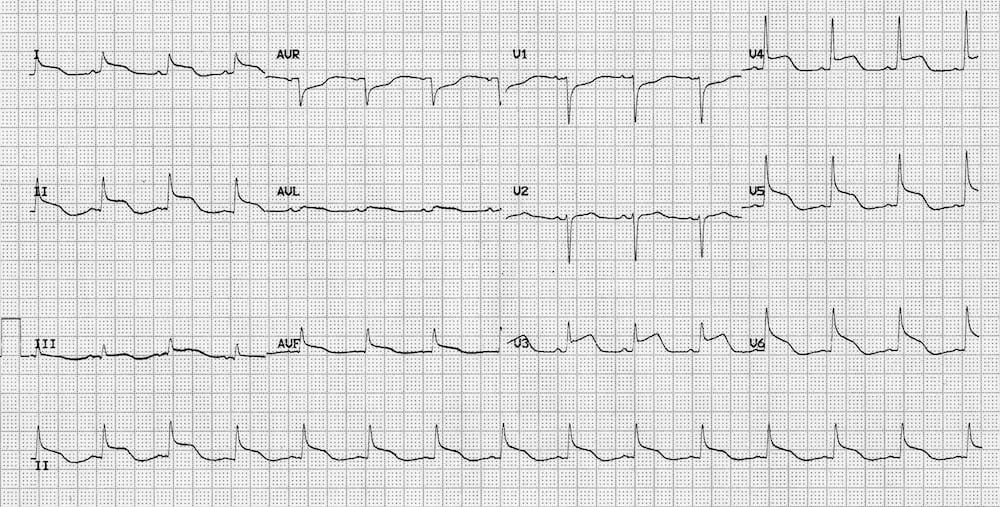
Tăng áp lực nội sọ (ICP) (ví dụ do xuất huyết nội sọ, chấn thương sọ não) có thể gây ST chênh lên hoặc chênh xuống, mô phỏng thiếu máu cơ tim hoặc viêm màng ngoài tim.
Thường gặp hơn, tăng ICP liên quan với đảo ngược sóng T sâu lan tỏa (“sóng T não“).
ST chênh lên lan tỏa với hình thái lõm xuống (giống viêm màng ngoài tim) ở bệnh nhân chấn thương sọ não nặng.
Bệnh cơ tim Takotsubo
Bệnh cơ tim Takotsubo: Một hình ảnh giả STEMI gây đau ngực kiểu thiếu máu cục bộ, thay đổi ECG có hoặc không kèm tăng men tim, với các bất thường vận động vùng thành tim đặc trưng trên siêu âm tim.
Thường xảy ra trong bối cảnh stress cảm xúc nặng (“hội chứng trái tim tan vỡ“). Thường liên quan đến thay đổi ECG mới xuất hiện (ST chênh lên hoặc đảo sóng T) hoặc tăng troponin mức độ trung bình.
Các nguyên nhân ít gặp hơn của ST chênh lên
- Thuyên tắc phổi và tâm phế cấp (thường ở chuyển đạo III)
- Bóc tách động mạch chủ cấp (kinh điển gây STEMI thành dưới do bóc tách ĐMV phải)
- Tăng kali máu
- Thuốc chẹn kênh natri (thứ phát do giãn rộng QRS)
- Sóng J (hạ thân nhiệt, tăng calci máu)
- Sau sốc điện chuyển nhịp
- Khác: u tim, viêm cơ tim, bệnh tụy hoặc túi mật
ST chênh lên thoáng qua sau sốc điện DC từ VF
Sóng J trong hạ thân nhiệt mô phỏng ST chênh lên
Các nguyên nhân gây ST chênh xuống
- Thiếu máu cơ tim / NSTEMI
- Biến đổi đối ứng trong STEMINhồi máu cơ tim sau
- Tác dụng của digoxin
- Hạ kali máu
- Nhịp nhanh trên thất
- Block nhánh phải
- Phì đại thất phải
- Block nhánh trái
- Phì đại thất trái
- Nhịp tạo nhịp thất
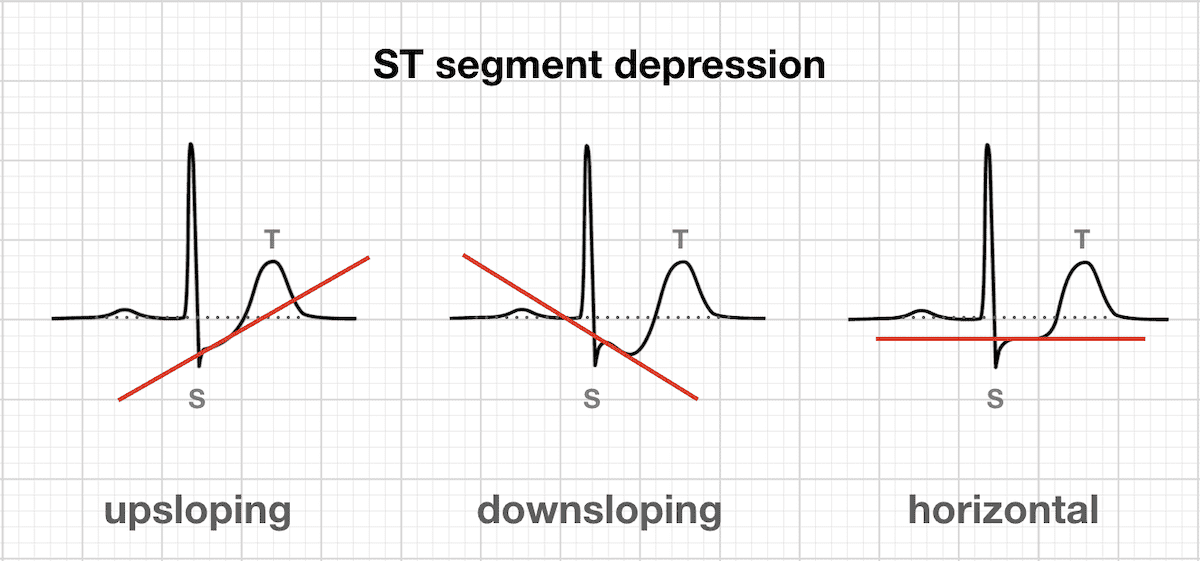
Hình thái của ST chênh xuống
- ST chênh xuống có thể là dạng dốc lên, dốc xuống hoặc nằm ngang.
- ST chênh xuống nằm ngang hoặc dốc xuống ≥ 0,5 mm tại điểm J ở ≥ 2 chuyển đạo liên tiếp gợi ý thiếu máu cơ tim (theo Tiêu chuẩn Lực lượng Đặc nhiệm 2007).
- ST chênh xuống dốc lên ở các chuyển đạo trước tim kèm sóng T De Winter nổi bật rất đặc hiệu cho tắc ĐM LAD.
- Biến đổi đối ứng có hình thái giống ST chênh lên “lộn ngược” và thấy ở các chuyển đạo đối diện về điện học với vị trí nhồi máu.
- Nhồi máu cơ tim sau biểu hiện bằng ST chênh xuống nằm ngang ở V1-3 và đi kèm sóng T dương và sóng R cao.
ST chênh xuống
Hình thái đoạn ST trong thiếu máu cơ tim
Biến đổi đối ứng
Hình thái đoạn ST trong nhồi máu cơ tim sau
Các kiểu chênh xuống đoạn ST
Thiếu máu cơ tim
ST chênh xuống do thiếu máu dưới nội tâm mạc có thể xuất hiện ở số lượng chuyển đạo thay đổi và với hình thái thay đổi. Thường rõ nhất ở các chuyển đạo trước bên trái V4-6 cùng với các chuyển đạo I, II và aVL.
ST chênh xuống lan tỏa kèm ST chênh lên ở aVR gặp trong tắc động mạch vành trái chính và bệnh lý ba nhánh nặng.
Lưu ý: ST chênh xuống khu trú ở các chuyển đạo dưới hoặc bên cao nhiều khả năng là biến đổi đối ứng hơn là thiếu máu dưới nội tâm mạc. ST chênh lên tương ứng có thể rất kín đáo và khó thấy, nhưng cần được tìm kiếm. Khái niệm này được bàn luận thêm tại đây.
Biến đổi đối ứng
ST chênh lên trong nhồi máu cơ tim ST chênh lên cấp tính (STEMI) đi kèm với ST chênh xuống đồng thời ở các chuyển đạo đối diện về mặt điện học:
- STEMI thành dưới gây ST chênh xuống đối ứng ở aVL (± chuyển đạo I).
- STEMI thành bên hoặc STEMI trước bên gây ST chênh xuống đối ứng ở III và aVF (± chuyển đạo II).
- ST chênh xuống đối ứng ở V1-3 xảy ra trong nhồi máu thành sau (xem bên dưới).
- ST chênh xuống đối ứng ở aVL trong STEMI thành dưới
- ST chênh xuống đối ứng ở III và aVF trong STEMI thành bên cao
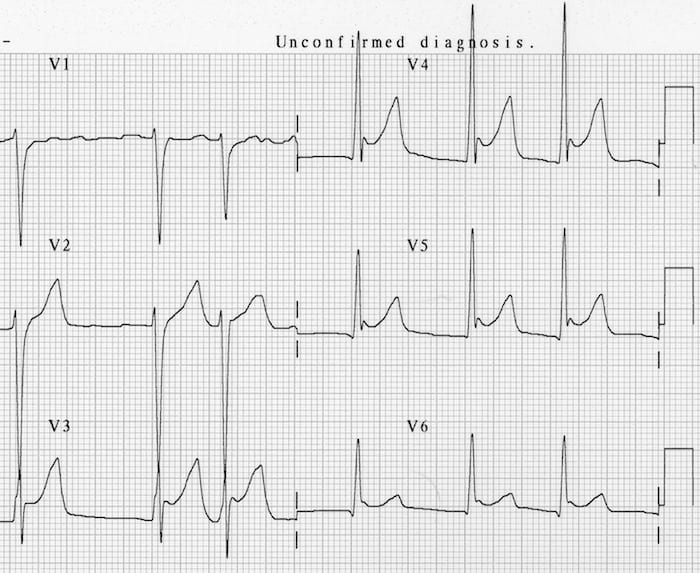
Nhồi máu cơ tim thành sau
STEMI thành sau cấp tính gây ST chênh xuống ở các chuyển đạo trước V1-3, kèm sóng R trội (“tương đương sóng Q”) và sóng T dương. Có ST chênh lên ở các chuyển đạo sau V7-9.
Sóng T De Winter
Sóng T De Winter: một kiểu ST chênh xuống dốc lên kèm sóng T nhọn đối xứng ở các chuyển đạo trước tim được xem là tương đương STEMI và có độ đặc hiệu cao cho tắc cấp động mạch liên thất trước (LAD).
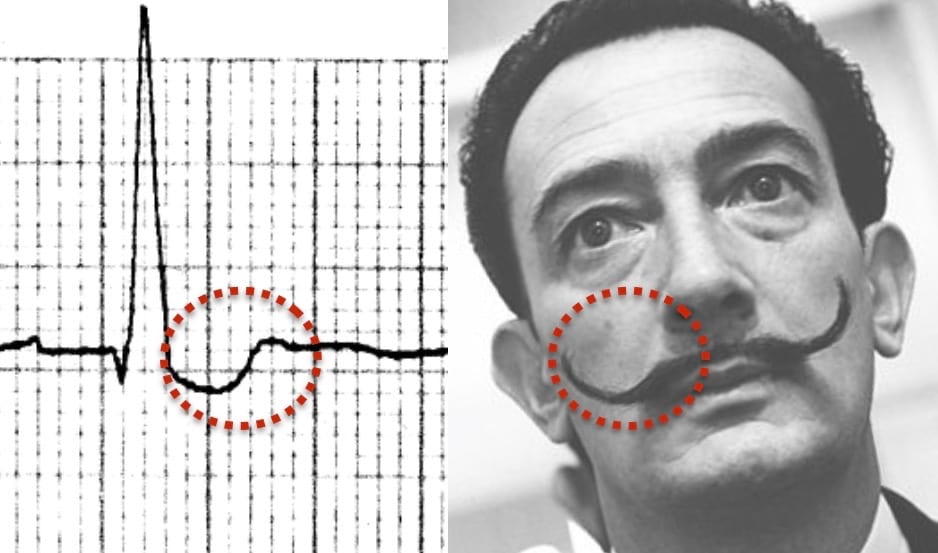
Tác dụng của Digoxin
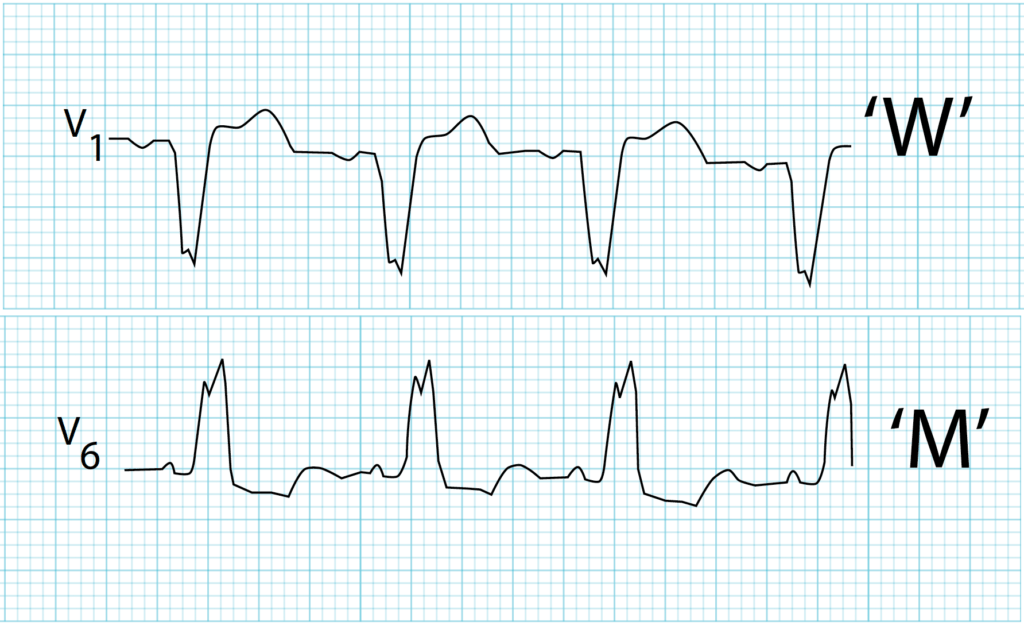
Tác dụng của Digoxin: Điều trị bằng digoxin gây ST chênh xuống dốc xuống với hình thái “võng xuống”, gợi nhớ đến bộ ria mép của Salvador Dali.
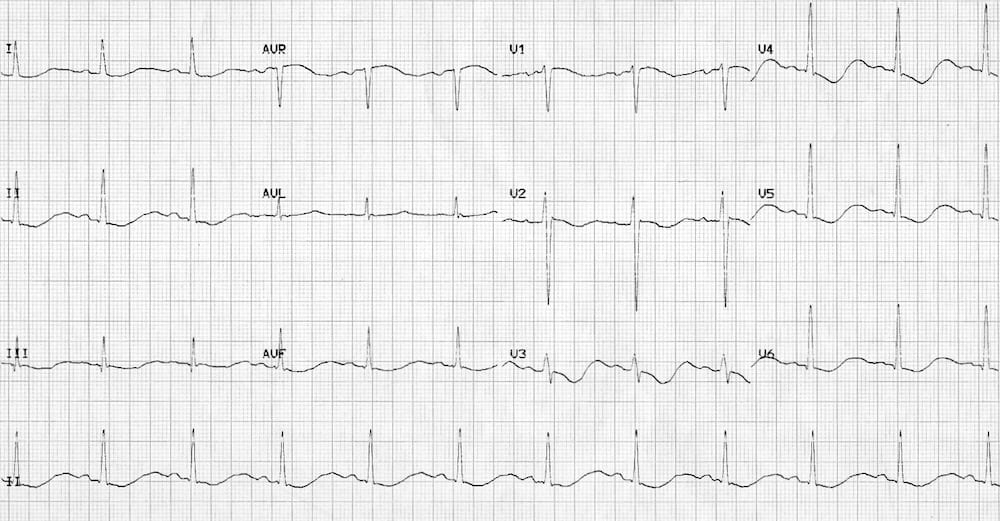
Hạ kali máu
Hạ kali máu gây ST chênh xuống dốc xuống lan tỏa kèm sóng T dẹt/đảo ngược, sóng U nổi bật và khoảng QU kéo dài.
Phì đại thất phải (RVH)
Phì đại thất phải (RVH) gây ST chênh xuống và đảo ngược sóng T ở các chuyển đạo trước tim phải V1-3.
Block nhánh phải (RBBB)
Block nhánh phải (RBBB) có thể tạo ra kiểu bất thường tái cực tương tự RVH, với chênh xuống ST và đảo sóng T ở V1-3.
Nhịp nhanh trên thất (SVT)
Nhịp nhanh trên thất (ví dụ: AVNRT) thường gây chênh xuống ST ngang lan tỏa, rõ nhất ở các chuyển đạo trước tim trái (V4-6).
Sự chênh xuống ST liên quan đến tần số tim này không nhất thiết cho thấy có thiếu máu cơ tim, miễn là nó hết sau điều trị.
Tài liệu tham khảo
- Edhouse J, Brady WJ, Morris F. ABC of clinical electrocardiography: Nhồi máu cơ tim cấp - Phần II. BMJ. 2002 Apr 20;324(7343):963-6
- Smith SW. T/QRS ratio best distinguishes ventricular aneurysm from anterior myocardial infarction. Am J Emerg Med. 2005 May;23(3):279-87.
Kiến thức cơ bản về thư viện ECG
-
Đoạn ST
Đọc thêm
Trực tuyến
- Wiesbauer F, Kühn P. ECG Mastery: khóa học trực tuyến Yellow Belt. Nắm vững các kiến thức cơ bản về ECG. Medmastery
- Wiesbauer F, Kühn P. ECG Mastery: khóa học trực tuyến Blue Belt: Trở thành chuyên gia ECG. Medmastery
- Kühn P, Houghton A. ECG Mastery: Workshop Black Belt. Diễn giải ECG nâng cao. Medmastery
- Rawshani A. Diễn giải ECG lâm sàng ECG Waves
- Smith SW. Blog ECG của Dr Smith.
- Wiesbauer F. Little Black Book of ECG Secrets. Tệp PDF Medmastery
Sách giáo khoa
- Zimmerman FH. Chương trình cốt lõi ECG. 2023
- Mattu A, Berberian J, Brady WJ. ECG cấp cứu: tổng quan theo ca bệnh và diễn giải, 2022
- Straus DG, Schocken DD. Điện tâm đồ thực hành của Marriott ấn bản 13, 2021
- Brady WJ, Lipinski MJ và cs. Điện tâm đồ trong Y học lâm sàng. ấn bản 1, 2020
- Mattu A, Tabas JA, Brady WJ. Điện tâm đồ trong Cấp cứu, Cấp tính và Chăm sóc tích cực. ấn bản 2, 2019
- Hampton J, Adlam D. ECG được thực hành hóa ấn bản 7, 2019
- Kühn P, Lang C, Wiesbauer F. ECG Mastery: Cách đơn giản nhất để học ECG. 2015
- Grauer K. ECG Pocket Brain (mở rộng) ấn bản 6, 2014
- Surawicz B, Knilans T. Điện tâm đồ Chou trong thực hành lâm sàng: người lớn và trẻ em ấn bản 6, 2008
- Chan TC. ECG trong Y học Cấp cứu và Chăm sóc Cấp tính ấn bản 1, 2004
Đọc thêm trên LITFL
- Kiến thức cơ bản về thư viện ECG – Sóng, khoảng, đoạn và diễn giải lâm sàng
- ECG từ A đến Z theo chẩn đoán – Diễn giải ECG trong bối cảnh lâm sàng
- Tình huống ECG khẩn cấp và Ca bẫy tim mạch – Các ca lâm sàng ECG
- 100 câu đố ECG – Công cụ tự đánh giá để luyện thi
- Các TRANG WEB và SÁCH tham khảo ECG – những tài liệu tốt nhất còn lại
THƯ VIỆN ECG
Ed Burns
Bác sĩ cấp cứu trong lĩnh vực y học tiền bệnh viện và vận chuyển cấp cứu tại Sydney, Úc. Ông có niềm đam mê với diễn giải ECG và giáo dục y khoa | Thư viện ECG |
Robert Buttner
MBBS DDU (Cấp cứu) CCPU. Bác sĩ nội trú chuyên khoa nâng cao về Y học Cấp cứu người lớn/trẻ em tại Melbourne, Úc. Quan tâm đặc biệt đến siêu âm chẩn đoán và thủ thuật, giáo dục y khoa và diễn giải ECG. Đồng sáng tạo của LITFL Thư viện ECG. Twitter: @rob_buttner