Tôi đã có vài người hỏi tôi về phát biểu sau từ ECG Case 121:
“Đoạn ST chênh xuống đối ứng thấy ở các chuyển đạo III và aVF (trong nhồi máu thành bên cao) thường bị nhầm với thiếu máu cục bộ vùng dưới. Cần nhớ rằng đoạn ST chênh xuống không định khu, và đoạn ST chênh xuống như vậy nên được xem là biểu hiện phản chiếu của đoạn ST chênh lên ở các chuyển đạo ảnh gương.”
Buttner, Aslanger: ECG Case 121
“Đoạn ST chênh xuống không định khu” – điều này có nghĩa gì?
Thuật ngữ “định khu” ở đây có hai cách hiểu liên quan.
Thứ nhất, trái với quan niệm phổ biến và diễn giải của máy, chỉ riêng đoạn ST chênh xuống không phản ánh chính xác vị trí thiếu máu cục bộ cơ tim. Những thuật ngữ như “thiếu máu cục bộ vùng dưới” dựa trên đoạn ST chênh xuống ở các chuyển đạo dưới là không chính xác.
Thứ hai, thiếu máu cục bộ dưới nội tâm mạc tạo ra một kiểu đoạn ST chênh xuống khá điển hình, thường gặp nhất ở các chuyển đạo II và V4-6, với đoạn ST chênh lên đối ứng ở aVR. Điều này không phụ thuộc vào vùng cơ tim nào đang bị căng thẳng. Do đó, đoạn ST chênh xuống định khu ở các vùng khác như các chuyển đạo dưới và/hoặc trước là không điển hình đối với “thiếu máu cục bộ” và nên gợi ý nhồi máu đối ứng. Đoạn ST chênh xuống do thiếu máu cục bộ dưới nội tâm mạc thường không định khu đến các vùng cơ tim cụ thể trên ECG
Vì vậy, hãy xem kỹ hơn hai khía cạnh này.
Không thể định khu vị trí cụ thể của thiếu máu cục bộ cơ tim chỉ bằng đoạn ST chênh xuống đơn độc
Ở bệnh nhân làm nghiệm pháp gắng sức với bệnh một nhánh đã biết, đoạn ST chênh xuống quan sát được không phản ánh chính xác vùng thiếu máu cục bộ và thường không đặc hiệu. Ví dụ, bệnh nhân hẹp động mạch vành phải (RCA) không nhất thiết biểu hiện đoạn ST chênh xuống ở các chuyển đạo dưới.
Đáng tiếc là sinh lý điện học đằng sau hiện tượng này chưa được hiểu đầy đủ — chúng ta biết rằng đoạn ST chênh lên, sóng Q và đảo ngược sóng T (TWI) đều có phản ánh chính xác vị trí thiếu máu cục bộ hoặc nhồi máu. Đoạn ST chênh xuống được cho là biểu hiện ranh giới giữa cơ tim thiếu máu cục bộ và không thiếu máu cục bộ, vì vậy mặc dù nó có thể chồng lấp với vùng thiếu máu cục bộ không xuyên thành bên dưới, nó có lẽ trải rộng trên một vùng lớn hơn nhiều và không đặc hiệu.
Dưới đây là bốn ví dụ:
Fuchs và cs. (1982)
Dân số: 134 bệnh nhân có bệnh một nhánh được chứng minh bằng chụp mạch vành
Kết quả:
- Sóng Q, đoạn ST chênh lên và TWI ở các chuyển đạo I, aVL và V1-4 đều tương quan rất chặt với sự hiện diện của hẹp LAD. Các phát hiện ECG tương tự ở II, III và aVF liên quan với hẹp RCA hoặc LCx
- Ngược lại, chỉ riêng đoạn ST chênh xuống không dự đoán đáng tin cậy vị trí hẹp động mạch vành
- Các chuyển đạo V5, V6 và II có tỷ lệ dương tính cao nhất trong phát hiện thiếu máu cục bộ khi làm nghiệm pháp gắng sức, bất kể vị trí tổn thương hay vùng cơ tim thiếu máu cục bộ. 88% bệnh nhân có đoạn ST chênh xuống ở các chuyển đạo này
Tài liệu tham khảo
- Fuchs RM, Achuff SC, Grunwald L, Yin FC, Griffith LS. Electrocardiographic localization of coronary artery narrowings: studies during myocardial ischemia and infarction in patients with one-vessel disease. Circulation. 1982 Dec;66(6):1168-76
Haraphongse và cs. (1985)
Dân số: 143 bệnh nhân có nghiệm pháp gắng sức dương tính và bệnh một nhánh
Kết quả:
- Kiểu đoạn ST chênh xuống trên ECG 12 chuyển đạo tương tự nhau ở bệnh nhân bệnh một nhánh LAD, RCA hoặc LCx
- Kiểu này trong bệnh một nhánh cũng tương đồng với bệnh hai nhánh, ba nhánh hoặc thân chung động mạch vành trái
Tài liệu tham khảo
- Haraphongse M, Kappagoda T, Rossall RE. Localization of coronary artery disease with exercise induced ST segment depression: coronary angiographic correlation. Can J Cardiol. 1985 Mar;1(2):92-6.
Kurata và cs. (1992)
Dân số: 409 bệnh nhân có nghiệm pháp gắng sức dương tính được chụp mạch vành
Kết quả:
- 150 bệnh nhân có một vùng thiếu máu cục bộ và đoạn ST chênh xuống là bất thường ECG duy nhất
- Tần suất đoạn ST chênh xuống ở từng chuyển đạo tương tự giữa các bệnh nhân thiếu máu cục bộ vùng trước, bên hoặc dưới, và thường gặp nhất ở chuyển đạo II, V4, V5 và/hoặc V6
- Chỉ 2,6% bệnh nhân có đoạn ST chênh xuống ở aVL
Tài liệu tham khảo
- Kurata et al. Localization of Exercise-Induced Myocardial Ischaemia with ST Depression. Internal Medicine 1992; 31(5): 583-588
Kang và cs. (2000)
Dân số: 552 bệnh nhân có khuyết tưới máu hồi phục ở một vùng mạch máu trên MPS và được làm nghiệm pháp gắng sức
Kết quả:
- Ở bệnh nhân có đoạn ST chênh xuống tối đa ở các chuyển đạo trước, khuyết tưới máu nằm ở LAD 30%, RCA 52%, LCx 18%
- Ở bệnh nhân có đoạn ST chênh xuống tối đa ở các chuyển đạo dưới, khuyết tưới máu nằm ở vùng RCA 44%, vùng LAD 42% và vùng LCX 14%
Tài liệu tham khảo
- Kang X, Berman DS, Lewin HC, Miranda R, Agafitei R, Cohen I, Friedman JD, Germano G. Comparative localization of myocardial ischemia by exercise electrocardiography and myocardial perfusion SPECT. J Nucl Cardiol. 2000 Mar-Apr;7(2):140-5.
Bệnh ở đâu?
Chúng ta đều quen thuộc với kiểu đoạn ST chênh lên ở aVR và đoạn ST chênh xuống lan tỏa này. Kiểu ECG này đơn giản cho thấy có mất cân bằng cung/cầu oxy, gây thiếu máu cục bộ dưới nội tâm mạc. Trong bối cảnh lâm sàng, điều này có thể do:
- Hạ huyết áp
- Thiếu oxy
- Hẹp cố định làm hạn chế dòng máu
Tuy nhiên, ECG ở đây không thể định khu kiểu thiếu máu cục bộ này và nó cũng không nhất thiết là toàn bộ. Có khả năng bệnh nhân có kiểu này trong hạ huyết áp và/hoặc thiếu oxy thực chất đang tự tạo ra một nghiệm pháp gắng sức cho mình, và có thể có bệnh một nhánh, hai nhánh hoặc ba nhánh biểu hiện biến đổi thiếu máu cục bộ.
Kiểu tương tự cũng có thể thấy ở bệnh nhân bệnh một nhánh khi làm nghiệm pháp gắng sức, kể cả ở những người chỉ có thiếu máu cục bộ vùng dưới trên xạ hình tưới máu cơ tim (MPS) do hẹp RCA. Tất nhiên, khi không có stress sinh lý, tuần hoàn bàng hệ có nghĩa là những bệnh nhân này khó biểu hiện biến đổi ECG trên lâm sàng. Vì vậy, kiểu này trong hội chứng vành cấp (ACS) nghi ngờ thường do hẹp nặng LMCA hoặc bệnh ba nhánh.
Bác sĩ cấp cứu Sam Ghali cung cấp một ví dụ video rất hay về kiểu ECG này xảy ra ở một bệnh nhân đang xuất huyết tiêu hóa không ổn định và tầm quan trọng của việc nhận biết đây là mất cân bằng cung/cầu oxy.
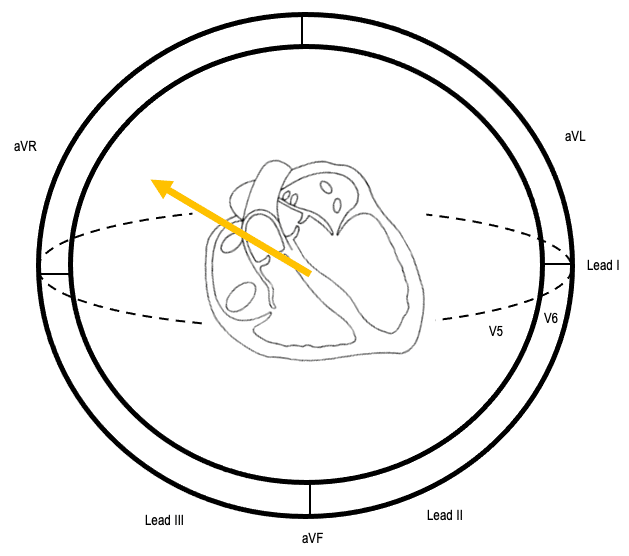
Vector ST của thiếu máu cục bộ dưới nội tâm mạc: Đoạn ST chênh xuống ở các chuyển đạo I, II và V4-6 do thiếu máu cục bộ dưới nội tâm mạc tạo ra đoạn ST chênh lên đối ứng ở aVR
Lưu ý: Đoạn ST chênh lên ở aVR thấy trong thiếu máu cục bộ dưới nội tâm mạc chỉ đơn giản là biến đổi đối ứng với đoạn ST chênh xuống thường hiện diện ở V4-6, I và II. Hãy nhớ rằng aVR không phải là một chuyển đạo thật, nó được tính từ các chuyển đạo I và II. Vì vậy, nếu có đoạn ST chênh xuống ở chuyển đạo I và II, thì đoạn ST chênh lên ở aVR là hệ quả tất nhiên, không phải dấu hiệu kỳ diệu.
Đoạn ST chênh xuống do thiếu máu cục bộ dưới nội tâm mạc thường không định khu đến các vùng cơ tim cụ thể trên ECG, đặc biệt là vùng trước hoặc vùng dưới
Như đã thấy ở trên, mất cân bằng cung/cầu oxy tạo ra một kiểu ECG nhất quán với vector ST hướng về aVR, do đoạn ST chênh xuống ở V4-6 và II. Do đó, đoạn ST chênh xuống khu trú không liên quan đến các chuyển đạo này nên được xem là dấu hiệu cảnh báo lớn của nhồi máu cơ tim do tắc mạch đối ứng occlusion myocardial infarction (OMI).
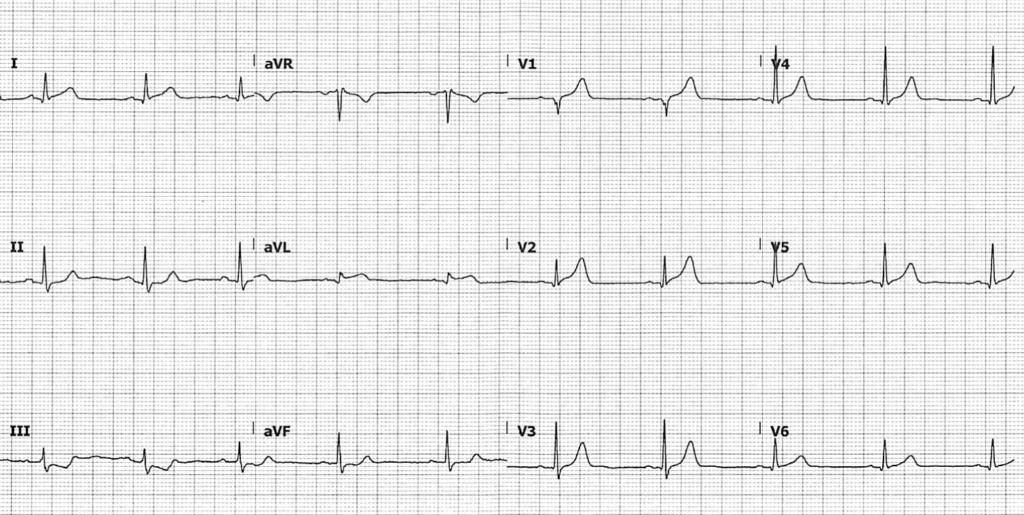
Ví dụ 1: “Thiếu máu cục bộ vùng trước”
Nam 55 tuổi đến vì đau ngực giữa ngực
ECG này được kết luận là “đoạn ST chênh xuống ở V2-4, thiếu máu cục bộ vùng trước, làm lại sau 15 phút”. Diễn giải của máy cũng đồng ý, ghi » ST chênh xuống vùng trước, nghĩ đến thiếu máu cục bộ «. Các chuyển đạo sau V7-9 bình thường, không thấy đoạn ST chênh lên.
Từ trên chúng ta biết diễn giải này sai vì hai lý do. Thứ nhất, không thể định khu thiếu máu cục bộ cơ tim dựa chỉ vào đoạn ST chênh xuống đơn độc. Thứ hai, ở đây không có đoạn ST chênh xuống ở các chuyển đạo II và V5-6 (và đoạn ST chênh lên ở aVR đi kèm), điều này phải gợi ý nhồi máu đối ứng.
Thực vậy, nếu nhìn kỹ, chúng ta thấy:
- Sóng Q bệnh lý và đoạn ST chênh lên rất nhẹ ở các chuyển đạo dưới II, III, aVF
- Đoạn ST chênh xuống rất nhẹ ở aVL
ECG này chẩn đoán nhồi máu cơ tim do tắc mạch phần dưới-sau (inferoposterior OMI) cấp. Sau đó bệnh nhân được chụp mạch vành muộn, phát hiện tắc hoàn toàn động mạch mũ trái.
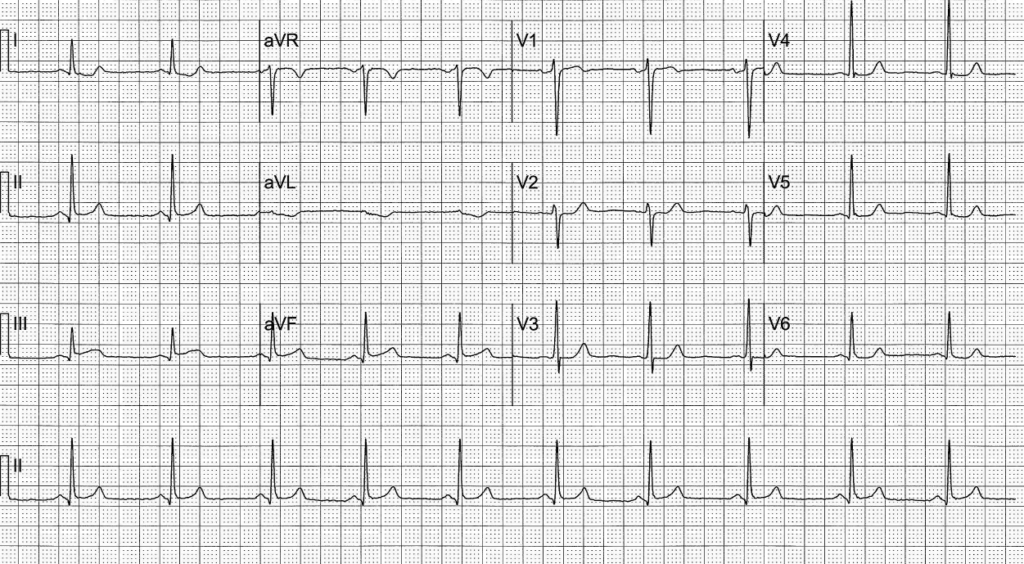
Ví dụ 2: “Thiếu máu cục bộ vùng dưới”
Nam 74 tuổi đến vì đau ngực giữa ngực
Đoạn ST chênh xuống ở các chuyển đạo III và aVF ở đây thường bị diễn giải nhầm là “thiếu máu cục bộ vùng dưới”. Một lần nữa, điều này không phù hợp với kiểu ECG do thiếu máu cục bộ dưới nội tâm mạc tạo ra, và đoạn ST chênh xuống khu trú như vậy nên được xem là biểu hiện của đoạn ST chênh lên ở các chuyển đạo ảnh gương. Đoạn ST chênh lên ở I, aVL và V2 ở đây đủ để chẩn đoán OMI thành bên cao.
Bệnh nhân này có tắc 100% nhánh chéo thứ nhất của LAD, đồng thời có bệnh ba nhánh nặng. ECG này đã được giới thiệu trong ECG Case 121.
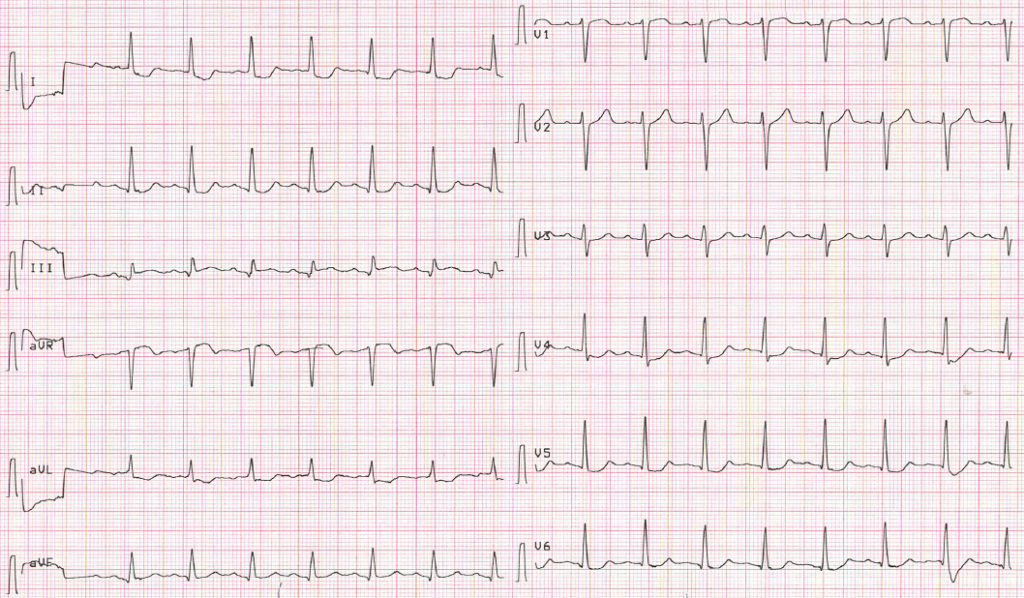
Ví dụ 3: aVL, chuyển đạo bị bỏ quên
Nam 52 tuổi đến vì đau ngực
aVR từ lâu được xem là “chuyển đạo bị bỏ quên” trong chẩn đoán LMCA hoặc bệnh ba nhánh, mà nay chúng ta biết đơn giản là phản ánh mất cân bằng cung/cầu oxy.
aVL có lẽ là chuyển đạo bị bỏ quên trong chẩn đoán tắc mạch. Đoạn ST chênh xuống ở aVL trong bối cảnh thiếu máu cục bộ dưới nội tâm mạc là hiếm (2-5% trường hợp), và khi xuất hiện thường đi kèm biến đổi ở V4-6 và II. Đoạn ST chênh xuống đơn độc ở aVL nên gợi ý biến đổi đối ứng và OMI vùng dưới. Bệnh nhân trên có tắc bán phần 95% RCA.
Đoạn ST chênh xuống ở aVL như một yếu tố dự báo OMI vùng dưới
- aVL là chuyển đạo duy nhất thực sự đối ứng với thành dưới, vì đây là chuyển đạo duy nhất hướng về phần trên của thất trái
- Ý nghĩa của biến đổi aVL trong OMI vùng dưới đã được đề cập sớm từ 1993 trên European Heart Journal, trong đó một nghiên cứu hồi cứu cho thấy đoạn ST chênh xuống ở aVL xuất hiện thường hơn đoạn STE ở các chuyển đạo dưới ở một đoàn hệ bệnh nhân OMI vùng dưới. Ở 7,5% bệnh nhân OMI vùng dưới cấp, đoạn ST chênh xuống ở aVL là dấu hiệu ECG duy nhất của nhồi máu
- Một nghiên cứu hồi cứu năm 2016 so sánh bệnh nhân nhập viện với STE vùng dưới, với chẩn đoán cuối cùng là STEMI vùng dưới hoặc viêm màng ngoài tim. Sự hiện diện đồng thời của đoạn ST chênh xuống ở aVL được thấy là có độ nhạy rất cao đối với STEMI vùng dưới (khoảng tin cậy 98-100%)
- Một nhóm dân số thứ ba trong cùng bài báo năm 2016 được phân tích, gồm các STEMI “tinh tế” có tắc mạch trên PCI nhưng không đạt tiêu chuẩn STEMI. Trong số này, 91% biểu hiện một mức độ nào đó của đoạn ST chênh xuống ở aVL
Còn khi chúng ta có tắc mạch trong bối cảnh thiếu máu cục bộ dưới nội tâm mạc thì sao?
Sẽ có hai vector ST cùng hiện diện:
- Đoạn ST chênh lên liên quan đến thiếu máu cục bộ dưới nội tâm mạc, hướng về aVR
- Đoạn ST chênh lên do tắc mạch, hướng về vùng nhồi máu
Nam 77 tuổi bị đau ngực
ECG trên, được gọi là kiểu Aslanger, là hình ảnh đại diện của OMI vùng dưới cấp trong bối cảnh đồng thời có bệnh nhiều nhánh:
- Vector ST của thiếu máu cục bộ dưới nội tâm mạc hướng về aVR, phản ánh đoạn ST chênh xuống ở V4-6 và II
- Vector ST của nhồi máu vùng dưới hướng về II, III và aVF
- Vector ST trung bình tạo thành hướng sang phải, gây đoạn ST chênh lên chỉ ở chuyển đạo III và aVR
Tóm tắt
Đoạn ST chênh xuống khu trú có thể là dấu hiệu đầu tiên của tắc mạch tinh tế
Đoạn ST chênh xuống khu trú ở một vùng cơ tim cụ thể trên ECG là dấu hiệu thường gặp nhưng hay bị bỏ sót của nhồi máu cơ tim do tắc mạch. Thường bị diễn giải nhầm là “thiếu máu cục bộ khu trú”, những biến đổi này nên làm tăng nghi ngờ đoạn ST chênh lên đối ứng tinh tế và nhồi máu liên quan. Đoạn ST chênh xuống khu trú ở các chuyển đạo trước ngực được công nhận là dấu hiệu của nhồi máu thành sau, nhưng mức độ cảnh giác tương tự đối với các biến đổi này ở nơi khác thì chưa phổ biến.
Đoạn ST chênh lên ở aVR? Bối cảnh lâm sàng là tất cả
Như bác sĩ Stephen Smith trình bày trong ví dụ ca bệnh rất hay này, kiểu đoạn ST chênh xuống lan tỏa (liên quan V4-6 và II) và đoạn ST chênh lên ở aVR đơn giản phản ánh mất cân bằng cung/cầu oxy, và không nhất thiết gợi ý bệnh động mạch vành nặng. Kiểu này cũng có thể thấy trong hạ huyết áp do nguyên nhân khác, bao gồm sau hồi sức ngừng tim. Chúng ta phải thận trọng để không để điều này làm sao nhãng việc xử trí bệnh lý nền khác.
Một phân tích hồi cứu đơn trung tâm năm 2019 cho thấy ở bệnh nhân kích hoạt code STEMI với kiểu ECG này, chỉ 59% có bệnh động mạch vành nặng, và không ai có tắc LMCA hoặc LAD. 36% trong số các bệnh nhân này nhập viện sau ngừng tim. Trong ACS nghi ngờ, đoạn ST chênh lên ở aVR và đoạn ST chênh xuống lan tỏa cần được hội chẩn tim mạch sớm và chụp mạch vành sớm (trong vòng 24-48 giờ), nhưng nếu không có đoạn ST chênh lên ở V1-2 hoặc nơi khác, thì thường không gợi ý tắc mạch.
- Không thể định khu vị trí thiếu máu cục bộ cơ tim chỉ bằng đoạn ST chênh xuống trên ECG
- Kiểu đoạn ST chênh xuống lan tỏa liên quan V4-6 và II, cùng với đoạn ST chênh lên đối ứng ở aVR, đơn giản phản ánh mất cân bằng cung/cầu oxy và không đặc hiệu cho bệnh động mạch vành
- Ở bệnh nhân thiếu máu cục bộ dưới nội tâm mạc, đoạn ST chênh xuống khu trú không liên quan đến V4-6 và II là hiếm, và nên là dấu hiệu cảnh báo lớn cho nhồi máu đối ứng
Chủ đề liên quan
Đánh giá chuyên gia
- Smith SW. Thiếu máu cục bộ dưới nội tâm mạc không định khu. Dr Smith’s ECG Blog. 2010 August
- Smith SW. Thiếu máu cục bộ dưới nội tâm mạc lan tỏa trên ECG. Dr Smith’s ECG Blog. 2016 November
Tài liệu tham khảo
- Fuchs RM, Achuff SC, Grunwald L, Yin FC, Griffith LS. Electrocardiographic localization of coronary artery narrowings: studies during myocardial ischemia and infarction in patients with one-vessel disease. Circulation. 1982 Dec;66(6):1168-76
- Haraphongse M, Kappagoda T, Rossall RE. Localization of coronary artery disease with exercise induced ST segment depression: coronary angiographic correlation. Can J Cardiol. 1985 Mar;1(2):92-6.
- Kurata et al. Localization of Exercise-Induced Myocardial Ischaemia with ST Depression. Internal Medicine 1992; 31(5): 583-588
- Birnbaum et al. ST segment depression in a VL: a sensitive marker for acute inferior myocardial infarction. Eur Heart J. 1993 Jan;14(1):4-7
- Kang X, Berman DS, Lewin HC, Miranda R, Agafitei R, Cohen I, Friedman JD, Germano G. Comparative localization of myocardial ischemia by exercise electrocardiography and myocardial perfusion SPECT. J Nucl Cardiol. 2000 Mar-Apr;7(2):140-5.
- Landesberg et al. Perioperative Myocardial Ischemia and Infarction: Identification by Continuous 12-lead Electrocardiogram with Online ST-segment Monitoring. Anesthesiology February 2002, Vol 96, 264-270
- Bischof et al. ST depression in lead aVL differentiates inferior ST-elevation myocardial infarction from pericarditis. Am J Emerg Med. 2016 Feb;34(2):149-54
- Aras et al. Spatial Organization of Acute Myocardial Ischaemia. J Electrocardiol. 2016 May-Jun; 49(3): 323-326
- Harhash et al. aVR ST Segment Elevation: Acute STEMI or Not? Incidence of an Acute Coronary Occlusion. Am J Med. 2019 May;132(5):622-630
- Kharel et al. Implications of Localized ST Depression in a Vascular Territory and Altered Precordial T-Wave Balance in Ischemic Heart Disease. Cureus. 2020 Jun; 12(6): e8580
[cite]
ECG LIBRARY
Robert Buttner
MBBS DDU (Emergency) CCPU. Bác sĩ nội trú chuyên ngành Cấp cứu Người lớn/Trẻ em tại Melbourne, Australia. Quan tâm đặc biệt đến siêu âm chẩn đoán và thủ thuật, giáo dục y khoa, và diễn giải ECG. Đồng sáng lập LITFL ECG Library. Twitter: @rob_buttner
Emre Aslanger
Bác sĩ tim mạch can thiệp, yêu thích ECG và huyết động học. MD, Phó giáo sư tại Marmara University, Pendik T&R Hospital, Phó biên tập tại Archives of TSC, Điều phối viên phòng ngừa quốc gia của ESC