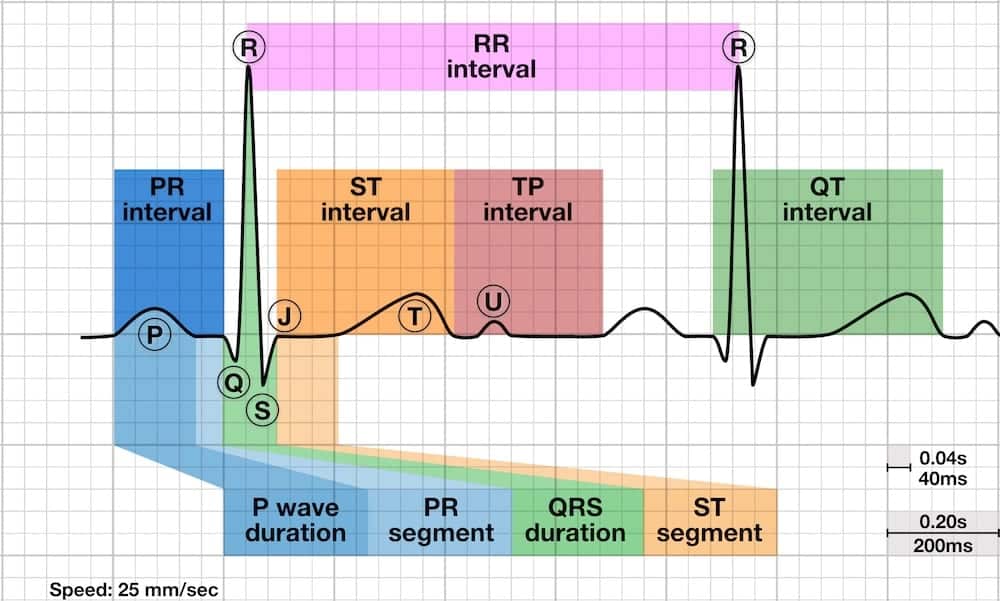
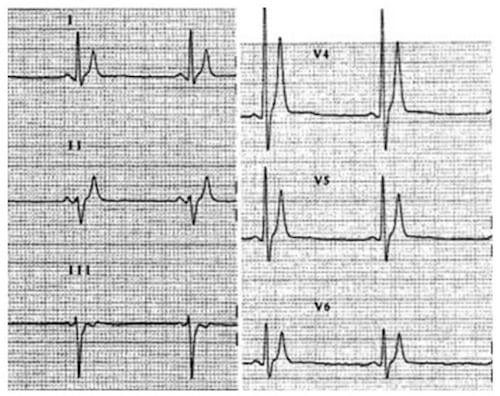
Định nghĩa
- Thời gian từ đầu sóng Q đến hết sóng T
- Đại diện cho thời gian khử cực và tái cực của thất, thực chất là khoảng thời gian tâm thu thất từ co bóp đẳng tích của thất đến giãn đẳng tích
Khoảng QT tỷ lệ nghịch với tần số tim:
- Khoảng QT ngắn lại khi tần số tim nhanh hơn
- Khoảng QT kéo dài khi tần số tim chậm hơn
- QT kéo dài bất thường liên quan với tăng nguy cơ loạn nhịp thất, đặc biệt là Torsades de Pointes
- Hội chứng QT ngắn bẩm sinh đã được ghi nhận liên quan với tăng nguy cơ rung nhĩ kịch phát, rung thất và đột tử tim
Cách đo khoảng QT
- Khoảng QT thường được đo ở chuyển đạo II hoặc V5-6, tuy nhiên nên dùng chuyển đạo có giá trị đo dài nhất
- Cần đo nhiều nhịp liên tiếp, lấy khoảng QT lớn nhất
- Các sóng U lớn (> 1mm) hợp nhất với sóng T nên được tính vào phép đo
- Các sóng U nhỏ hơn và những sóng U tách biệt với sóng T nên được loại trừ
- Phương pháp điểm cắt của dốc tối đa (maximum slope intercept method) được dùng để xác định hết sóng T (xem bên dưới)
Trái, giữa: Các sóng U nhỏ hơn và những sóng U tách biệt với sóng T nên được loại khỏi phép đo
Phải: Các sóng U lớn hợp nhất với sóng T nên được tính vào phép đo
Khoảng QT được xác định từ đầu phức bộ QRS đến hết sóng T. Phương pháp điểm cắt của dốc tối đa xác định hết sóng T là giao điểm giữa đường đẳng điện và tiếp tuyến kẻ theo đoạn dốc xuống tối đa của sóng T (bên trái).
Khi có sóng T khía đôi (bên phải), khoảng QT được đo từ đầu phức bộ QRS đến điểm giao giữa đường đẳng điện và tiếp tuyến kẻ từ đoạn dốc xuống tối đa của khía thứ hai.
Khoảng QT hiệu chỉnh (QTc)
- Khoảng QT hiệu chỉnh (QTc) ước tính khoảng QT ở tần số tim chuẩn 60 bpm
- Điều này cho phép so sánh giá trị QT theo thời gian ở các tần số tim khác nhau và cải thiện phát hiện bệnh nhân có nguy cơ loạn nhịp tăng lên
Có nhiều công thức được dùng để ước tính QTc. Chưa rõ công thức nào hữu ích nhất:
- Công thức Bazett: QTc = QT / √ RR
- Công thức Fridericia: QTc = QT / RR 1/3
- Công thức Framingham: QTc = QT + 0.154 (1 – RR)
- Công thức Hodges: QTc = QT + 1.75 (heart rate – 60)
Lưu ý: Khoảng RR được tính bằng giây (khoảng RR = 60 / heart rate).
- Bazett và Fridericia là các hiệu chỉnh theo logarit, trong khi Hodges và Framingham là các công thức hiệu chỉnh tuyến tính
- Henry Cuthbert Bazett đã xây dựng công thức của mình vào năm 1920. Công thức Bazett được dùng phổ biến nhất do đơn giản. Công thức này hiệu chỉnh quá mức ở tần số tim > 100 bpm và hiệu chỉnh thiếu ở tần số tim < 60 bpm, nhưng cho hiệu chỉnh phù hợp trong khoảng tần số tim 60 – 100 bpm
- Louis Sigurd Fridericia đã xây dựng công thức của mình vào năm 1920 từ 50 người khỏe mạnh tuổi từ 3 đến 81. Công thức Fredericia là khoảng QT quan sát được chia cho căn bậc ba của khoảng RR, tính bằng giây
- Charbit B et al nghiên cứu 108 bệnh nhân và nhận thấy hiệu chỉnh QT tự động bằng công thức Bazett có độ nhạy phát hiện QT kéo dài là 54% trong khi hiệu chỉnh QT tự động bằng công thức Fridericia có độ nhạy 100%
- Ở tần số tim ngoài khoảng 60 – 100 bpm, hiệu chỉnh Fridericia hoặc Framingham chính xác hơn và nên được dùng thay thế [Framingham heart study, 1992]
- Nếu ECG tình cờ được ghi lại khi tần số tim của bệnh nhân là 60 bpm, nên dùng khoảng QT tuyệt đối!
May mắn là hiện nay có nhiều ứng dụng điện thoại có thể tính QTc cho bạn, ví dụ MDCalc.com có một QTc calculator nhanh và dễ dùng, miễn phí.
Giá trị QTc bình thường
- QTc được coi là kéo dài nếu > 440ms ở nam hoặc > 460ms ở nữ
- QTc > 500 liên quan với tăng nguy cơ torsades de pointes
- QTc được coi là ngắn bất thường nếu < 350ms
- Một quy tắc thực hành hữu ích là QT bình thường nhỏ hơn một nửa khoảng RR ngay trước đó
Nguyên nhân QTc kéo dài (>440ms)
- Hạ kali máu
- Hạ magiê máu
- Hạ calci máu
- Hạ thân nhiệt
- Thiếu máu cơ tim
- ROSC sau ngừng tim
- Tăng áp lực nội sọ
- Hội chứng QT dài bẩm sinh
- Thuốc/ma túy
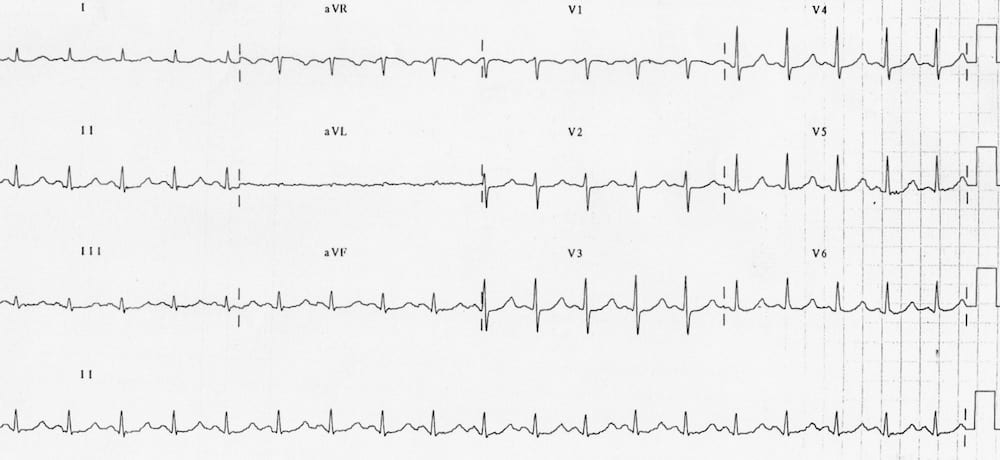
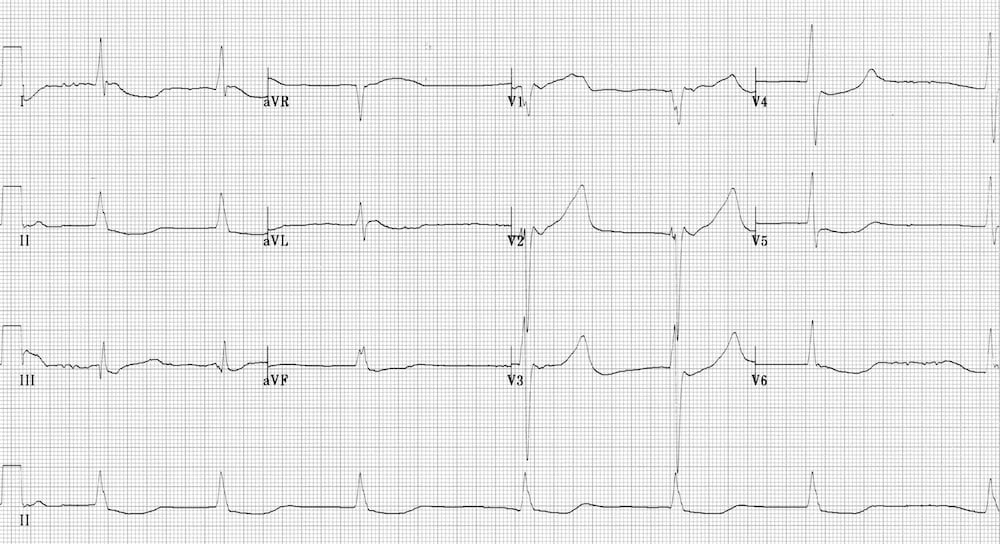
Hạ kali máu
- QTc biểu kiến 500ms
- Có các sóng U nổi bật ở các chuyển đạo trước tim
- Bệnh nhân này có K = 1.9
- Hạ kali máu gây kéo dài QTc biểu kiến ở các chuyển đạo chi (do hợp nhất T-U) với các sóng U nổi bật ở các chuyển đạo trước tim.
Hạ magiê máu
- QTc 510 ms thứ phát do hạ magiê máu
Hạ calci máu
- QTc 510ms do hạ calci máu
- Hạ calci máu thường làm kéo dài đoạn ST, trong khi sóng T không đổi
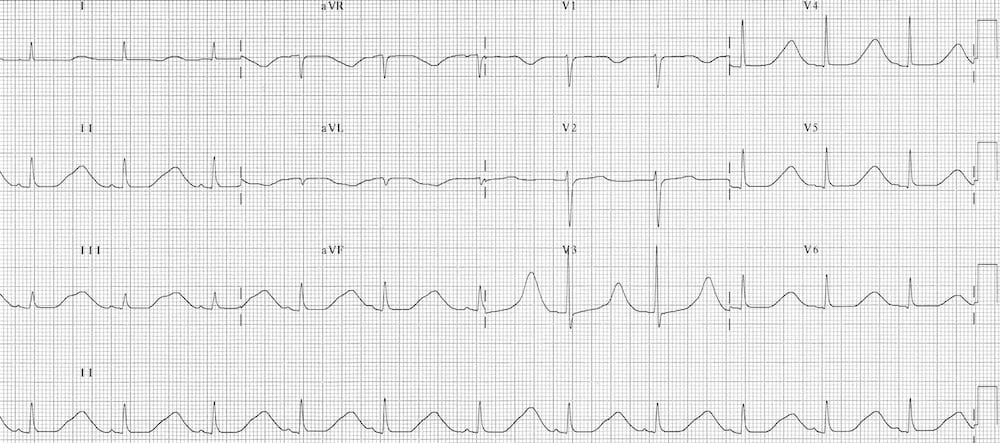
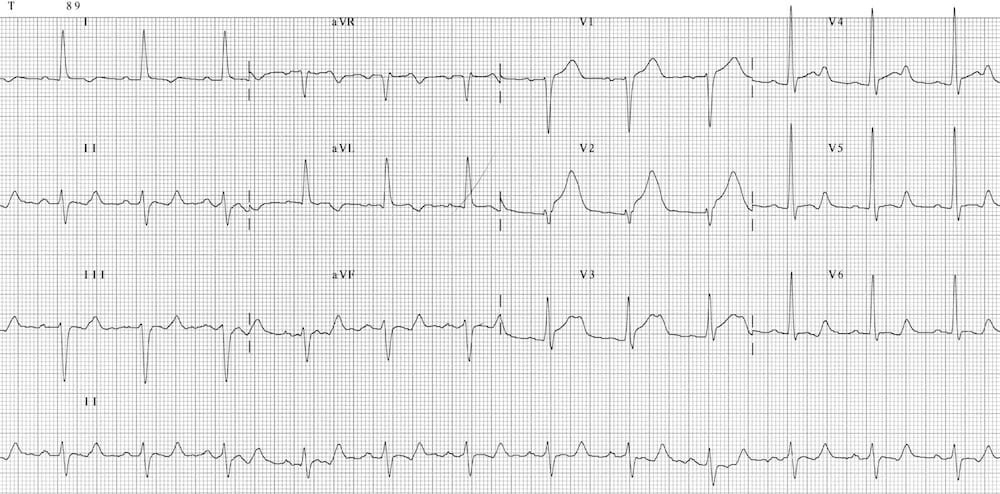
Hạ thân nhiệt
- QTc 620 ms do hạ thân nhiệt nặng
- Hạ thân nhiệt nặng có thể gây kéo dài QTc rõ rệt, thường đi kèm với loạn nhịp chậm (đặc biệt là rung nhĩ chậm), sóng Osborn và nhiễu do run
Thiếu máu cơ tim
- QTc 495 ms do NMCT tối cấp
- Thiếu máu cơ tim có xu hướng gây tăng nhẹ QTc, trong khoảng 450-500 ms
- Điều này có thể hữu ích trong phân biệt NMCT tối cấp với tái cực sớm lành tính (cả hai có thể tạo sóng T tối cấp tương tự, nhưng tái cực sớm lành tính (BER) thường có QTc bình thường)
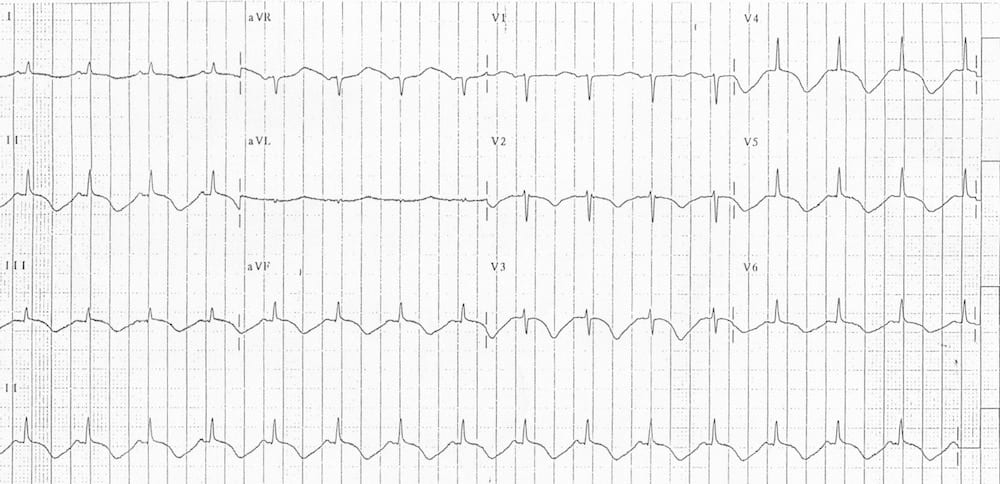
Tăng ICP
- QTc 630ms với đảo ngược sóng T lan tỏa do xuất huyết dưới nhện
- Tăng đột ngột áp lực nội sọ (ví dụ do xuất huyết dưới nhện) có thể gây các thay đổi sóng T đặc trưng (‘sóng T não’): đảo ngược sóng T sâu, lan tỏa kèm QTc kéo dài
Hội chứng QT dài bẩm sinh
- QTc 550ms do hội chứng QT dài bẩm sinh
- Có một số rối loạn kênh ion bẩm sinh gây hội chứng QT dài và liên quan với tăng nguy cơ torsades de pointes và đột tử tim
Nguyên nhân QTc ngắn (<350ms)
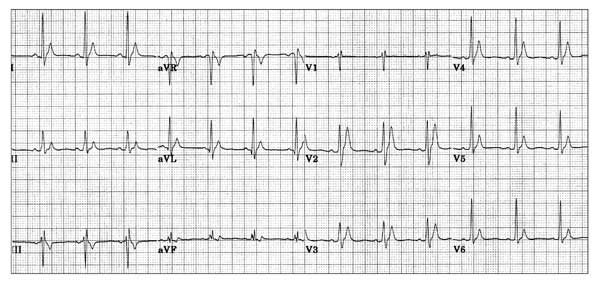
Tăng calci máu
- QTc ngắn rõ rệt (260ms) do tăng calci máu
- Tăng calci máu dẫn đến ngắn đoạn ST và có thể kèm xuất hiện sóng Osborne
Hội chứng QT ngắn bẩm sinh
- QTc rất ngắn (280ms) với sóng T cao, nhọn do hội chứng QT ngắn bẩm sinh
- Hội chứng QT ngắn bẩm sinh (SQTS) là rối loạn di truyền trội trên nhiễm sắc thể thường của các kênh kali, liên quan với tăng nguy cơ rung nhĩ kịch phát, rung thất và đột tử tim
- Các thay đổi ECG chính là QTc rất ngắn (<300-350ms) với sóng T cao, nhọn
Hội chứng QT ngắn có thể được gợi ý bởi sự hiện diện của:
- Rung nhĩ đơn độc ở người trẻ
- Thành viên gia đình có khoảng QT ngắn
- Tiền sử gia đình có đột tử tim
- ECG cho thấy QTc < 350 ms với sóng T cao, nhọn
- Khoảng QT không tăng khi tần số tim chậm lại
QT rất ngắn (< 300ms) với sóng T nhọn ở hai bệnh nhân mắc SQTS
Digoxin


Khoảng QT ngắn do digoxin (QT 260 ms, QTc khoảng 320ms)
Digoxin tạo ra sự rút ngắn tương đối của khoảng QT, kèm theo chênh xuống đoạn ST dốc xuống ở các chuyển đạo bên ngoài (hình ảnh ‘reverse tick’), dẹt và đảo ngược sóng T lan tỏa, và nhiều loại loạn nhịp (ngoại tâm thu thất, nhịp nhanh nhĩ có block, nhịp xoang chậm, rung nhĩ được điều hòa, bất kỳ loại block nhĩ thất nào).
Thang điểm khoảng QT
Viskin (2009) đề xuất sử dụng ‘thang điểm khoảng QT’ để hỗ trợ chẩn đoán bệnh nhân có hội chứng QT ngắn và dài (sau khi đã loại trừ các nguyên nhân có thể hồi phục):
Kéo dài QT do thuốc và Torsades
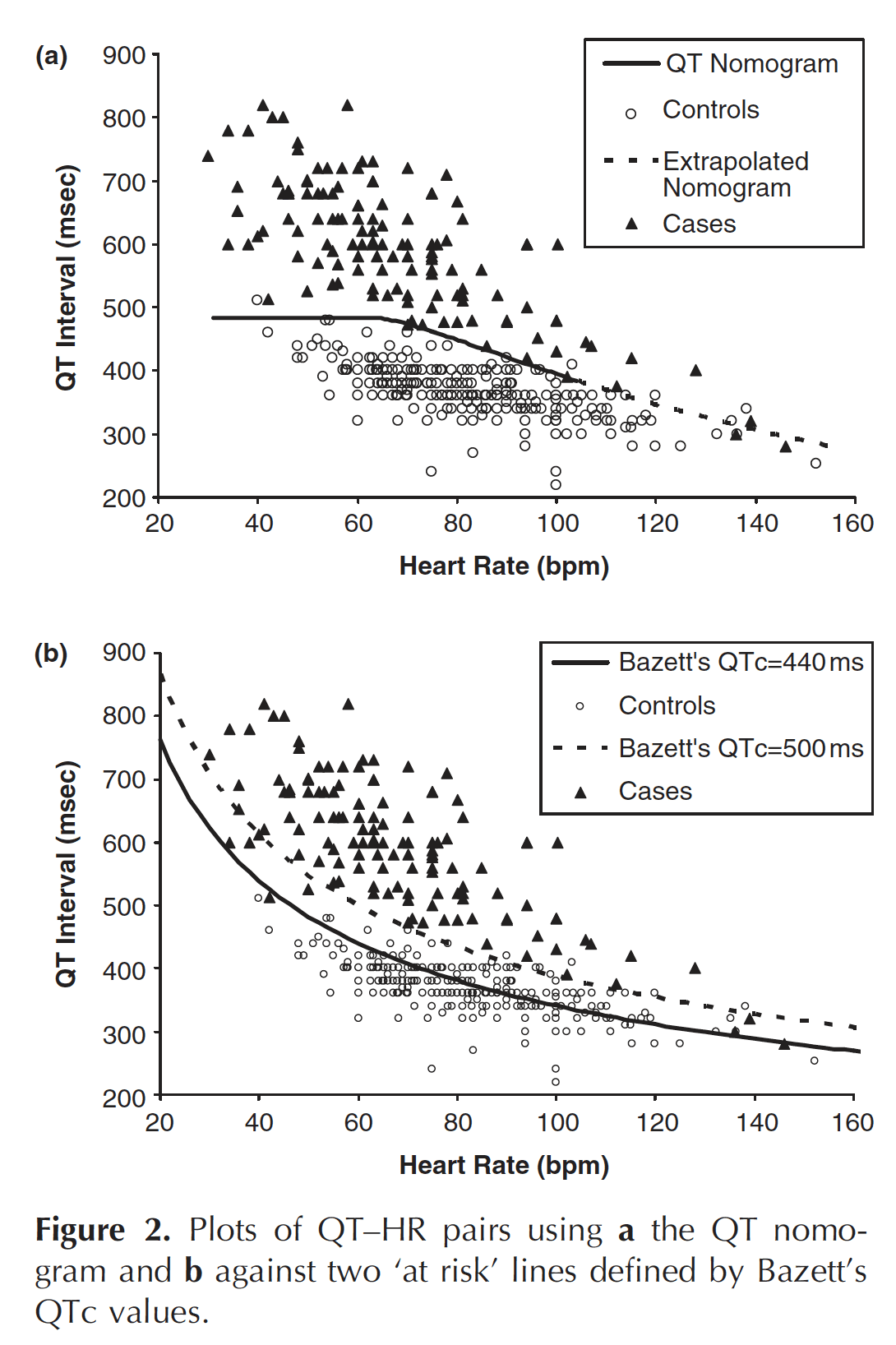
Trong bối cảnh ngộ độc cấp do các tác nhân làm kéo dài QT, nguy cơ TdP được mô tả tốt hơn bằng QT tuyệt đối hơn là QT hiệu chỉnh.
- Cụ thể hơn, nguy cơ TdP được xác định bằng cách xem xét cả khoảng QT tuyệt đối và tần số tim đồng thời (tức trên cùng một bản ghi ECG).
- Sau đó các giá trị này được biểu diễn trên QT nomogram (được phát triển bởi Chan et al) để xác định bệnh nhân có nguy cơ TdP hay không.
- QT nomogram là công cụ đánh giá nguy cơ có ý nghĩa lâm sàng, dự đoán nguy cơ loạn nhịp do kéo dài QT bởi thuốc và có thể dùng để phân tầng nguy cơ
- Một cặp khoảng QT-tần số tim nằm trên đường biểu thị bệnh nhân có nguy cơ TdP.
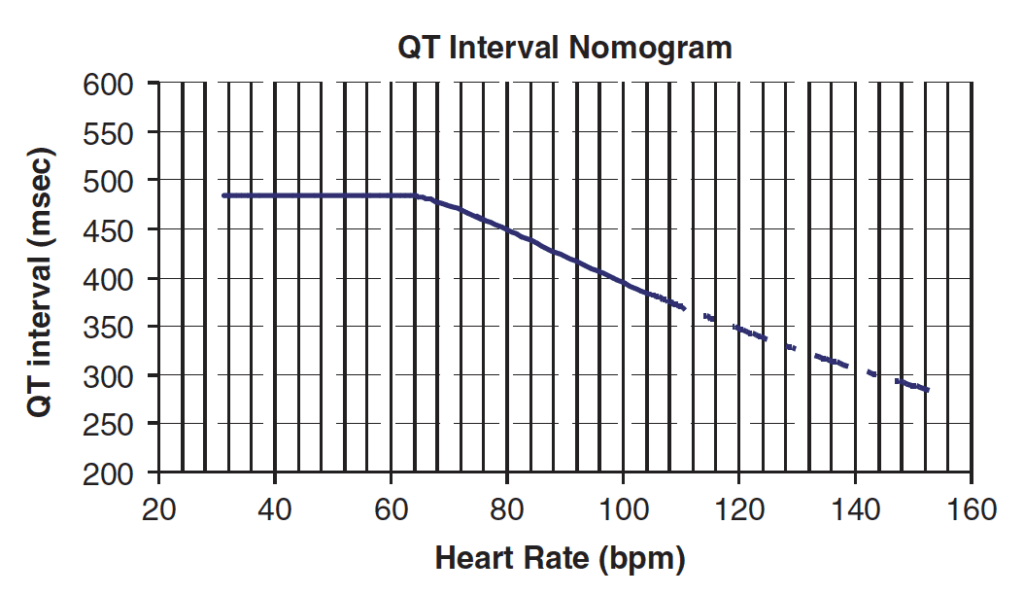

Biểu đồ QT-HR của Chan et al
Tài liệu tham khảo
- Sagie A, Larson MG, Goldberg RJ, Bengtson JR, Levy D. An improved method for adjusting the QT interval for heart rate (the Framingham Heart Study). Am J Cardiol. 1992 Sep 15;70(7):797-801
- Gaita F, Giustetto C, Bianchi F et al. Short QT Syndrome: a familial cause of sudden death. Circulation. 2003: 108: 965-70.
- Chan A, Isbister GK, Kirkpatrick CMJ, Dufful SB. Drug-induced QT prolongation and torsades de pointes: evaluation of a QT nomogram. QJM: An International Journal of Medicine. 2007. 100(10)609-615
- Taggart NW, Haglund CM, Tester DJ, Ackerman MJ. Diagnostic miscues in congenital long-QT syndrome. Circulation. 2007 May 22;115(20):2613-20
- Vetter VL. Clues or miscues? How to make the right interpretation and correctly diagnose long-QT syndrome. Circulation 2007;115:2595–8.
- Viskin S. The QT interval: too long, too short or just right. Heart Rhythm. 2009 May;6(5):711-5. Epub 2009 Mar 3
Kiến thức cơ bản về thư viện ECG
-
Khoảng QT
Đọc thêm nâng cao
Trực tuyến
- Wiesbauer F, Kühn P. ECG Mastery: Yellow Belt online course. Hiểu các kiến thức cơ bản về ECG. Medmastery
- Wiesbauer F, Kühn P. ECG Mastery: Blue Belt online course: Trở thành chuyên gia ECG. Medmastery
- Kühn P, Houghton A. ECG Mastery: Black Belt Workshop. Diễn giải ECG nâng cao. Medmastery
- Rawshani A. Diễn giải ECG lâm sàng ECG Waves
- Smith SW. Blog ECG của Dr Smith.
- Wiesbauer F. Little Black Book of ECG Secrets. Medmastery PDF
Sách giáo khoa
- Zimmerman FH. Chương trình cốt lõi ECG. 2023
- Mattu A, Berberian J, Brady WJ. ECG cấp cứu: tổng quan ca bệnh và diễn giải, 2022
- Straus DG, Schocken DD. Điện tâm đồ thực hành của Marriott 13e, 2021
- Brady WJ, Lipinski MJ et al. Điện tâm đồ trong y học lâm sàng. 1e, 2020
- Mattu A, Tabas JA, Brady WJ. Điện tâm đồ trong cấp cứu, cấp tính và hồi sức tích cực. 2e, 2019
- Hampton J, Adlam D. Điện tâm đồ thực hành một cách dễ hiểu 7e, 2019
- Kühn P, Lang C, Wiesbauer F. ECG Mastery: Cách đơn giản nhất để học ECG. 2015
- Grauer K. ECG Pocket Brain (Mở rộng) 6e, 2014
- Surawicz B, Knilans T. Điện tâm đồ Chou trong thực hành lâm sàng: người lớn và trẻ em 6e, 2008
- Chan TC. ECG trong y học cấp cứu và chăm sóc cấp tính 1e, 2004
Đọc thêm từ LITFL
- Kiến thức cơ bản về thư viện ECG – Sóng, khoảng, đoạn và diễn giải lâm sàng
- ECG A đến Z theo chẩn đoán – Diễn giải ECG trong bối cảnh lâm sàng
- ECG Exigency và Cardiovascular Curveball – Các ca lâm sàng ECG
- 100 ECG Quiz – Công cụ tự đánh giá để luyện thi
- ECG Reference SITES and BOOKS – Những nguồn tài liệu tốt nhất
THƯ VIỆN ECG
Ed Burns
Bác sĩ cấp cứu trong lĩnh vực y học tiền viện và vận chuyển cấp cứu tại Sydney, Australia. Ông có niềm đam mê với diễn giải ECG và giáo dục y khoa | Thư viện ECG |
Robert Buttner
MBBS DDU (Emergency) CCPU. Bác sĩ nội trú chuyên ngành Y học Cấp cứu người lớn/Nhi khoa nâng cao tại Melbourne, Australia. Quan tâm đặc biệt đến siêu âm chẩn đoán và thủ thuật, giáo dục y khoa và diễn giải ECG. Đồng sáng tạo thư viện ECG Library của LITFL. Twitter: @rob_buttner