Thành phần của máy tạo nhịp
1. Bộ phát xung
- Nguồn điện
- Pin
- Mạch điều khiển
- Bộ phát / thu
- Công tắc reed (công tắc được kích hoạt bởi nam châm)
2. Dây điện cực
- Một hoặc nhiều dây
- Đơn cực hoặc lưỡng cực
Phân loại máy tạo nhịp
- Máy tạo nhịp được phân loại theo bản chất của chế độ tạo nhịp.
- Phân loại theo mã máy tạo nhịp do North American Society of Pacing and Electrophysiology (NASPE) và British Pacing and Electrophysiology Group (BPEG) xây dựng.
- Mã máy tạo nhịp tổng quát NASPE/BPEG (NBG) được sửa đổi lần cuối vào năm 2002, mặc dù nhiều giáo trình vẫn sử dụng phiên bản trước đó từ năm 1987.
- Mã được biểu thị bằng một chuỗi tối đa năm chữ cái.
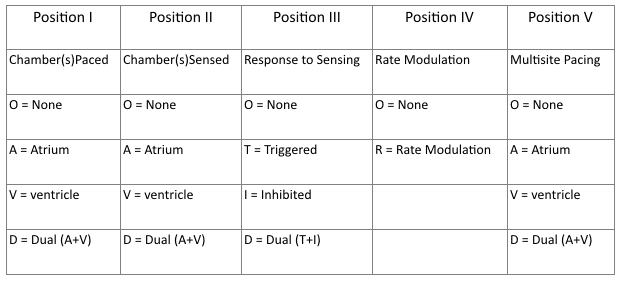
Mã máy tạo nhịp NBG (2002)
- Vị trí I: Buồng tim được tạo nhịp
- Chỉ các buồng tim được tạo nhịp.
- Vị trí II: Buồng tim được cảm nhận
- Chỉ vị trí mà máy tạo nhịp cảm nhận hoạt động điện tim tự nhiên.
- Vị trí III: Đáp ứng với tín hiệu cảm nhận
- Chỉ đáp ứng của máy tạo nhịp đối với hoạt động điện tim tự nhiên được cảm nhận.
- T = Hoạt động được cảm nhận gây kích hoạt hoạt động tạo nhịp
- I = Hoạt động được cảm nhận gây ức chế hoạt động tạo nhịp
- Vị trí IV: Điều biến tần số
- Chỉ khả năng điều biến tần số được thiết kế để thay đổi nhịp tim phù hợp với nhu cầu sinh lý, ví dụ hoạt động thể lực. Cảm biến có thể đo và đáp ứng với các biến số bao gồm rung động, hô hấp hoặc tình trạng toan-kiềm.
- Vị trí V: Tạo nhịp đa vị trí
- Cho phép chỉ định nhiều vị trí kích thích trong một vùng giải phẫu, ví dụ nhiều hơn một vị trí tạo nhịp trong tâm nhĩ hoặc tạo nhịp hai nhĩ
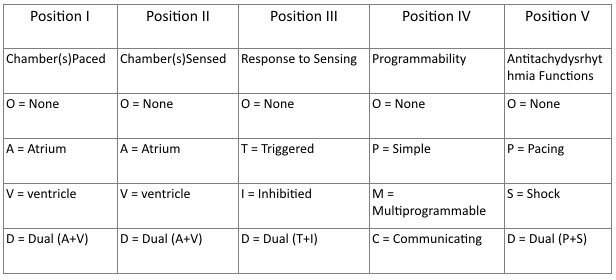
Xem Mã máy tạo nhịp NBG năm 1987
- Vị trí I – III
- Giống như hướng dẫn năm 2002.
- Vị trí IV: Lập trình được / Điều biến tần số
- Phản ánh các tùy chọn lập trình có sẵn cho thiết lập máy tạo nhịp hoặc sự hiện diện của khả năng điều biến tần số.
- Vị trí V:
- Chỉ sự hiện diện của các chức năng chống nhịp nhanh. Đã được thay thế bởi Mã máy khử rung NASPE/BPEG.
Các chế độ tạo nhịp thường gặp
AAI – Tạo nhịp và cảm nhận ở tâm nhĩ
- Nếu cảm nhận được hoạt động nhĩ tự nhiên thì tạo nhịp bị ức chế.
- Nếu không cảm nhận được hoạt động tự nhiên trong khoảng thời gian định trước thì khởi phát tạo nhịp nhĩ.
- Dùng trong rối loạn chức năng nút xoang với dẫn truyền nhĩ-thất còn nguyên vẹn.
- Còn được gọi là chế độ nhĩ theo nhu cầu.
VVI – Tạo nhịp và cảm nhận ở tâm thất
- Tương tự chế độ AAI nhưng liên quan đến tâm thất thay vì tâm nhĩ.
- Dùng ở bệnh nhân có tổn thương nhĩ mạn tính, ví dụ rung nhĩ hoặc cuồng nhĩ.
DDD – tạo nhịp và cảm nhận ở tâm nhĩ và tâm thất
- Là chế độ tạo nhịp thường gặp nhất.
- Tạo nhịp nhĩ xảy ra nếu không có hoạt động nhĩ tự nhiên trong khoảng thời gian quy định.
- Tạo nhịp thất xảy ra nếu không có hoạt động thất tự nhiên trong khoảng thời gian quy định sau hoạt động nhĩ.
- Chức năng của kênh nhĩ bị ngưng trong những khoảng thời gian cố định sau hoạt động nhĩ và thất để ngăn cảm nhận hoạt động thất hoặc sóng p dẫn truyền ngược như hoạt động nhĩ tự nhiên.
Chế độ nam châm
- Đặt nam châm lên máy tạo nhịp sẽ khởi động chế độ nam châm.
- Chế độ này thay đổi tùy theo cài đặt và nhà sản xuất máy tạo nhịp.
- Thường khởi phát chế độ tạo nhịp không đồng bộ – AOO, VOO, hoặc DOO.
- Các chế độ không đồng bộ phát xung tạo nhịp với tần số cố định bất kể tần số nhịp tự nhiên.
- Trong tạo nhịp thất không đồng bộ có nguy cơ gây nhịp nhanh thất do máy tạo nhịp.
- Lưu ý điều này khác với việc đặt nam châm lên máy khử rung tim cấy ghép (ICD), vốn sẽ làm vô hiệu hóa chức năng khử rung.
Tiêu chuẩn đặt máy tạo nhịp
- Hướng dẫn năm 2002 của American College of Cardiology, American Heart Association và North American Society for Pacing and Electrophysiology về cấy máy tạo nhịp tim.
- Hướng dẫn ACC/AHA/HRS năm 2008 về điều trị rối loạn nhịp tim bằng thiết bị.
ECG có tạo nhịp – Đặc điểm điện tâm đồ
Hình ảnh ECG ở bệnh nhân có tạo nhịp phụ thuộc vào chế độ tạo nhịp sử dụng, vị trí đặt dây điện cực, ngưỡng tạo nhịp của thiết bị và sự hiện diện của hoạt động điện tim tự nhiên. Các đặc điểm của ECG có tạo nhịp gồm: Xung tạo nhịp
- Các xung thẳng đứng, thời gian ngắn, thường 2 ms.
- Có thể khó thấy ở mọi chuyển đạo.
- Biên độ phụ thuộc vào vị trí và loại dây điện cực.
- Dây lưỡng cực tạo ra xung tạo nhịp nhỏ hơn nhiều so với dây đơn cực.
- Dây đặt thượng tâm mạc tạo ra xung tạo nhịp nhỏ hơn dây đặt nội tâm mạc.
Tạo nhịp nhĩ
- Xung tạo nhịp xuất hiện trước sóng p.
- Hình thái sóng p phụ thuộc vào vị trí dây điện cực nhưng có thể trông bình thường.
Tạo nhịp thất
- Xung tạo nhịp xuất hiện trước phức bộ QRS.
- Vị trí đặt dây tạo nhịp ở thất phải cho hình thái QRS tương tự block nhánh trái.
- Vị trí đặt dây tạo nhịp thượng tâm mạc thất trái cho hình thái QRS tương tự block nhánh phải.
- Đoạn ST và sóng T phải bất tương hợp với phức bộ QRS, tức là phần tận cùng chính của phức bộ QRS nằm ở phía đối diện đường đẳng điện so với đoạn ST và sóng T.
Tạo nhịp hai buồng
- Phụ thuộc vào vùng đang được tạo nhịp.
- Có thể có đặc điểm của tạo nhịp nhĩ, tạo nhịp thất hoặc cả hai.
- Xung tạo nhịp có thể chỉ xuất hiện trước sóng p, chỉ trước phức bộ QRS, hoặc cả hai.
*Sự vắng mặt của các phức bộ có tạo nhịp không phải lúc nào cũng có nghĩa là máy tạo nhịp hỏng, vì điều này có thể phản ánh dẫn truyền tự nhiên thỏa đáng.*Đặc điểm ECG
Xung tạo nhịp nhĩ và thất
Bất tương hợp phù hợp trong nhịp có tạo nhịp thất
Ví dụ ECG
Tạo nhịp hai buồng
Ví dụ 1
Tạo nhịp tuần tự nhĩ-thất:
- Có thể thấy xung tạo nhịp nhĩ và thất trước mỗi phức bộ QRS.
- Có bắt được nhĩ 100% — thấy các sóng P nhỏ sau mỗi xung tạo nhịp nhĩ.
- Có bắt được thất 100% — phức bộ QRS theo sau mỗi xung tạo nhịp thất.
- Phức bộ QRS rộng với hình thái block nhánh trái, cho thấy có điện cực tạo nhịp thất ở thất phải.
Ví dụ 2
- Tạo nhịp tuần tự nhĩ-thất — xung tạo nhịp nhĩ và thất xuất hiện trước mỗi phức bộ QRS với bắt được hoàn toàn.
Ví dụ 3
- Một ví dụ khác của tạo nhịp tuần tự nhĩ-thất.
Tạo nhịp thất
Ví dụ 4
Nhịp có tạo nhịp thất:
- Xung tạo nhịp thất xuất hiện trước mỗi phức bộ QRS (trừ có lẽ phức bộ số #2 — mặc dù hình thái QRS ở phức bộ này giống hệt phần còn lại của ECG, gợi ý rằng nhịp này cũng được tạo nhịp)
- Không thấy xung tạo nhịp nhĩ.
- Nhịp tự nhiên nền có lẽ là rung nhĩ sóng lớn — có một số sóng P có thể thấy ở V1 nhưng ngoài ra hoạt động nhĩ rất hỗn loạn.
Ví dụ 5
Nhịp có tạo nhịp thất:
- Xung tạo nhịp thất xuất hiện trước hầu hết các phức bộ QRS.
- Nhịp thứ 6 và thứ 7 hẹp hơn, với hình thái khác — đây là các nhịp không được tạo nhịp (“capture beats”), có lẽ có nguồn gốc trên thất.
- Có một xung tạo nhịp chồng lên nhịp thứ 6, nhưng dường như không làm thay đổi hình thái của nó — tức là không có bằng chứng của phức hợp dung hợp.
P = nhịp được tạo nhịp, C = nhịp bắt được
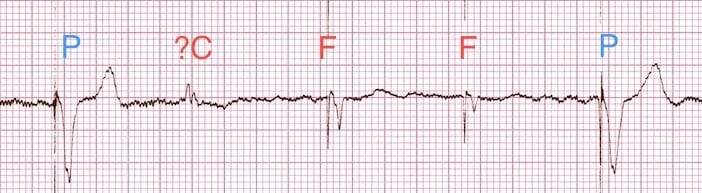
Ví dụ 6
Nhịp có tạo nhịp thất:
- Xung tạo nhịp thất xuất hiện trước các phức bộ QRS, phần lớn có hình thái block nhánh trái phù hợp với điện cực tạo nhịp ở thất phải.
- Các phức bộ thứ 5, 6 và 11 hẹp hơn với hình thái khác — đây là các nhịp dung hợp được tạo ra khi thất được hoạt hóa đồng thời bởi cả xung tạo nhịp và xung trên thất (tự nhiên). Có thể thấy xung tạo nhịp bị rút ngắn và thời gian QRS hẹp hơn do xung tự nhiên đồng thời.
- Phức bộ thứ 4 có lẽ là một nhịp bắt được trên thất, mặc dù vẫn có thể còn sự lai hóa với xung tạo nhịp.
P = nhịp được tạo nhịp, F = nhịp dung hợp, C = nhịp bắt được
Tạo nhịp nhĩ
Ở bệnh nhân được tạo nhịp nhĩ, ECG có tạo nhịp thường cho thấy bằng chứng của block nhĩ-thất độ 1 hoặc dẫn truyền Wenckebach mà trên bản ghi nền không thấy rõ.
Điều này là do nhóm bệnh nhân cần tạo nhịp nhĩ (ví dụ sau phẫu thuật tim) thường có một mức độ rối loạn chức năng nút nhĩ-thất (ví dụ do thoái hóa nút nhĩ-thất liên quan tuổi tác / bệnh tim nền / thiếu máu cục bộ sau mổ / thuốc ức chế nút nhĩ-thất).
Khi những bệnh nhân này được tạo nhịp ở tần số nhanh hơn khả năng đáp ứng của nút nhĩ-thất, nút nhĩ-thất trở nên “mệt”, dẫn đến block nhĩ-thất độ 1 hoặc hiện tượng Wenckebach trên ECG có tạo nhịp. Bất thường này không quan trọng về mặt lâm sàng miễn là cung lượng tim của bệnh nhân không bị ảnh hưởng.
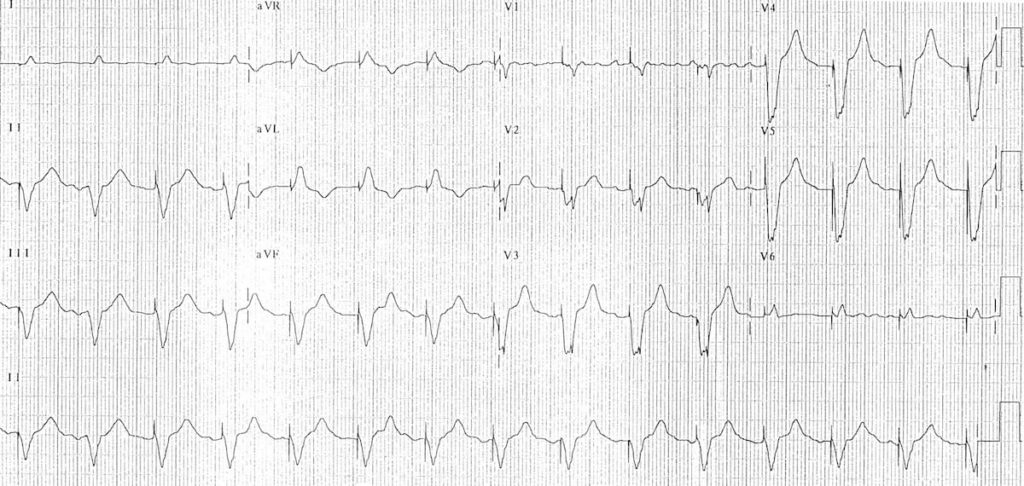
Ví dụ 7
Nhịp tạo nhịp nhĩ với block nhĩ-thất độ 1:
- Có các xung tạo nhịp đều đặn ở 90 bpm.
- Mỗi xung tạo nhịp được theo sau bởi một sóng P, cho thấy bắt được nhĩ 100%.
- Các sóng P được dẫn xuống thất với khoảng PR kéo dài (280 ms).
Ví dụ 8
Nhịp tạo nhịp nhĩ với dẫn truyền Wenckebach:
- Có các xung tạo nhịp nhĩ đều đặn ở 90 bpm; mỗi xung được theo sau bởi một sóng P nhỏ cho thấy bắt được nhĩ 100%.
- Tuy nhiên, không phải mọi sóng P đều tạo ra một phức bộ QRS — khoảng PR kéo dài dần, kết thúc bằng thất bại dẫn truyền nhĩ-thất (“các phức bộ QRS bị bỏ rơi”).
- Có block nhĩ-thất độ 2 kèm dẫn truyền Mobitz I đồng thời (hiện tượng Wenckebach).
- Mobitz I là do bệnh nhân được tạo nhịp với tần số nhanh hơn khả năng đáp ứng của nút nhĩ-thất — ở tần số nội tại 50-60 bpm của chính bệnh nhân, chỉ có block nhĩ-thất độ 1.
Để biết câu chuyện đằng sau ECG này, xem ECG Exigency 011.
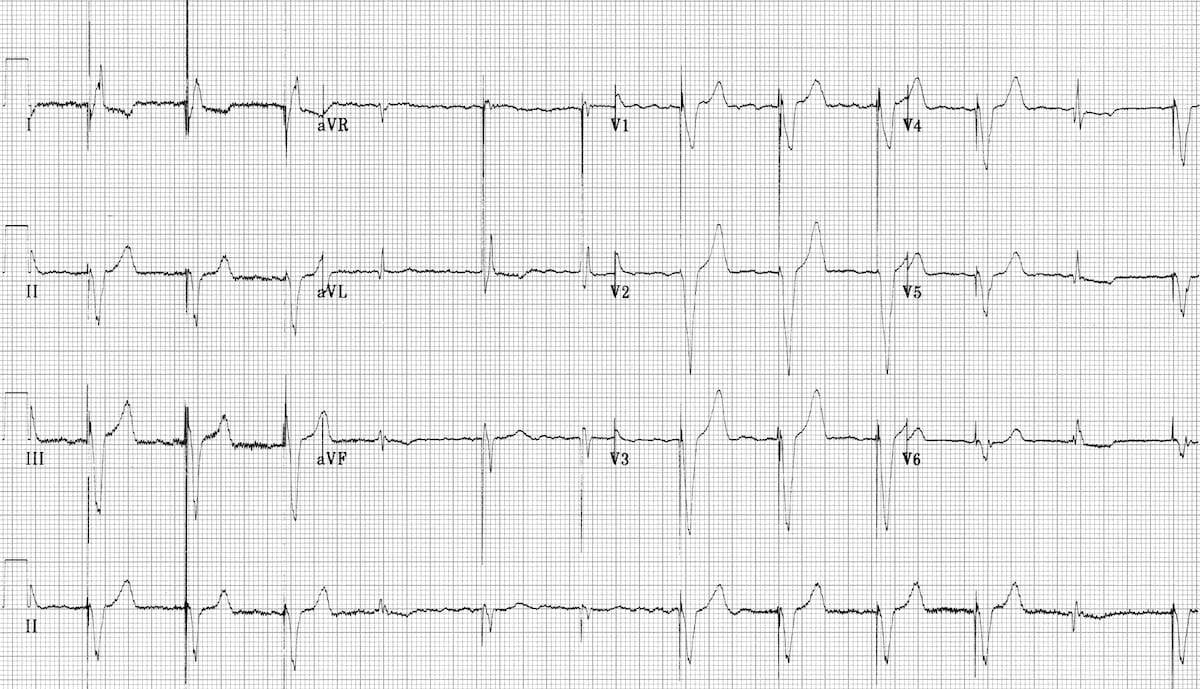
Câu đố máy tạo nhịp
Bạn có thể xác định điều gì đang xảy ra trên ECG này không?
Đáp án và diễn giải
- Có nhịp không đều hoàn toàn với nhiều xung tạo nhịp nhĩ và thất.
- Phần lớn các phức bộ QRS rộng (120ms) và có xung tạo nhịp thất đi trước.
- Hình thái block nhánh trái phù hợp với điện cực tạo nhịp thất nằm ở thất phải.
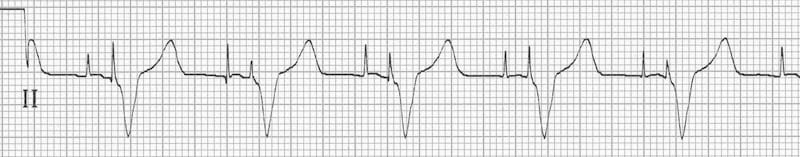
Mối liên quan thay đổi giữa các xung tạo nhịp nhĩ và thất được hiểu rõ nhất bằng cách xem dải nhịp chuyển đạo II (bên dưới):
- Nhịp 1 hẹp — đây có vẻ là một phức bộ thất tự nhiên được khởi phát bởi xung tạo nhịp nhĩ. Điều này cho thấy dẫn truyền nhĩ-thất còn nguyên vẹn ở một mức độ nào đó (tức là không thể có block nhĩ-thất độ 3).
- Nhịp 9 rộng với hình thái và trục hoàn toàn khác so với phần còn lại của dải — đây là một nhịp ngoại tâm thu thất.
- Các nhịp 3, 6, 8, 10 và 12 có cả xung tạo nhịp nhĩ và thất đi trước — tạo nhịp tuần tự nhĩ-thất.
- Các nhịp 2, 4, 5, 7 và 11 chỉ có xung tạo nhịp thất đi trước. Không có xung tạo nhịp nhĩ cho thấy máy tạo nhịp đang đáp ứng với các xung trên thất tự nhiên.
- Do không thấy rõ sóng P và nhịp rất không đều, nhiều khả năng nhịp nền tự nhiên là rung nhĩ.
A = xung tạo nhịp nhĩ, V = xung tạo nhịp thất, E = nhịp ngoại tâm thu thất
Kết luận
- Rung nhĩ với tạo nhịp DDD và thỉnh thoảng có ngoại tâm thu thất.
Chủ đề liên quan
- Các nguyên lý cơ bản về máy tạo nhịp: Medmastery
- Rối loạn hoạt động máy tạo nhịp
- Block nhánh trái
- Block nhánh phải
- Tiêu chuẩn Sgarbossa
Tài liệu tham khảo
- Bernstein AD, Camm AJ, Fletcher RD, Gold RD, Rickards AF, Smyth NP, Spielman SR, Sutton R. The NASPE/BPEG generic pacemaker code for antibradyarrhythmia and adaptive-rate pacing and antitachyarrhythmia devices. Pacing Clin Electrophysiol. 1987 Jul;10(4 Pt 1):794-9.
- Bernstein AD, Daubert JC, Fletcher RD, Hayes DL, Lüderitz B, Reynolds DW, Schoenfeld MH, Sutton R. The revised NASPE/BPEG generic code for antibradycardia, adaptive-rate, and multisite pacing. North American Society of Pacing and Electrophysiology/British Pacing and Electrophysiology Group. Pacing Clin Electrophysiol. 2002 Feb;25(2):260-4
- Gregoratos G et al. ACC/AHA/NASPE 2002 guideline update for implantation of cardiac pacemakers and antiarrhythmia devices: summary article: a report of the American College of Cardiology/American Heart Association Task Force on Practice Guidelines (ACC/AHA/NASPE Committee to Update the 1998 Pacemaker Guidelines). Circulation. 2002 Oct 15;106(16):2145-61
Đọc thêm nâng cao
Trực tuyến
- Wiesbauer F, Kühn P. ECG Mastery: Yellow Belt online course. Hiểu các kiến thức cơ bản về ECG. Medmastery
- Wiesbauer F, Kühn P. ECG Mastery: Blue Belt online course: Trở thành chuyên gia ECG. Medmastery
- Kühn P, Houghton A. ECG Mastery: Black Belt Workshop. Diễn giải ECG nâng cao. Medmastery
- Rawshani A. Diễn giải ECG lâm sàng ECG Waves
- Smith SW. Blog ECG của Dr Smith.
- Wiesbauer F. Little Black Book of ECG Secrets. Medmastery PDF
Sách giáo khoa
- Zimmerman FH. ECG Core Curriculum. 2023
- Mattu A, Berberian J, Brady WJ. Emergency ECGs: Case-Based Review and Interpretations, 2022
- Straus DG, Schocken DD. Marriott’s Practical Electrocardiography 13e, 2021
- Brady WJ, Lipinski MJ et al. Electrocardiogram in Clinical Medicine. 1e, 2020
- Mattu A, Tabas JA, Brady WJ. Electrocardiography in Emergency, Acute, and Critical Care. 2e, 2019
- Hampton J, Adlam D. The ECG Made Practical 7e, 2019
- Kühn P, Lang C, Wiesbauer F. ECG Mastery: The Simplest Way to Learn the ECG. 2015
- Grauer K. ECG Pocket Brain (Expanded) 6e, 2014
- Surawicz B, Knilans T. Chou’s Electrocardiography in Clinical Practice: Adult and Pediatric 6e, 2008
- Chan TC. ECG in Emergency Medicine and Acute Care 1e, 2004
Đọc thêm của LITFL
- ECG Library Basics – Sóng, khoảng, đoạn và diễn giải lâm sàng
- ECG A to Z by diagnosis – Diễn giải ECG trong bối cảnh lâm sàng
- ECG Exigency và Cardiovascular Curveball – Các ca lâm sàng ECG
- 100 ECG Quiz – Công cụ tự đánh giá để luyện thi
- ECG Reference SITES and BOOKS – những nguồn tốt nhất còn lại
THƯ VIỆN ECG
Ed Burns
Bác sĩ cấp cứu chuyên về y học trước viện và cấp cứu vận chuyển tại Sydney, Australia. Ông có niềm đam mê diễn giải ECG và giáo dục y khoa | Thư viện ECG |
Robert Buttner
MBBS DDU (Emergency) CCPU. Bác sĩ nội trú chuyên ngành Cấp cứu người lớn/Nhi tại Melbourne, Australia. Quan tâm đặc biệt đến siêu âm chẩn đoán và thủ thuật, giáo dục y khoa và diễn giải ECG. Đồng sáng tạo LITFL Thư viện ECG. Twitter: @rob_buttner