Đánh giá sự khác biệt trong cách tiếp cận ECG giữa chuyên gia và người mới
Chúng ta biết rằng các bác sĩ cấp cứu thường diễn giải ECG nhanh hơn và chính xác hơn so với bác sĩ nội trú và sinh viên y khoa. Nhưng làm thế nào họ có thể xử lý thông tin này nhanh hơn nhiều mà vẫn duy trì được độ chính xác? Và liệu chúng ta có thể sử dụng những chiến lược này để giúp người học tiến tới mức độ ‘giống chuyên gia’ của riêng họ không?
Nghiên cứu của chúng tôi đã kết hợp dữ liệu theo dõi mắt và phỏng vấn để đưa ra một số cách mà các bác sĩ cấp cứu nhìn và suy nghĩ về ECG khác với những người học còn ít kinh nghiệm hơn.1
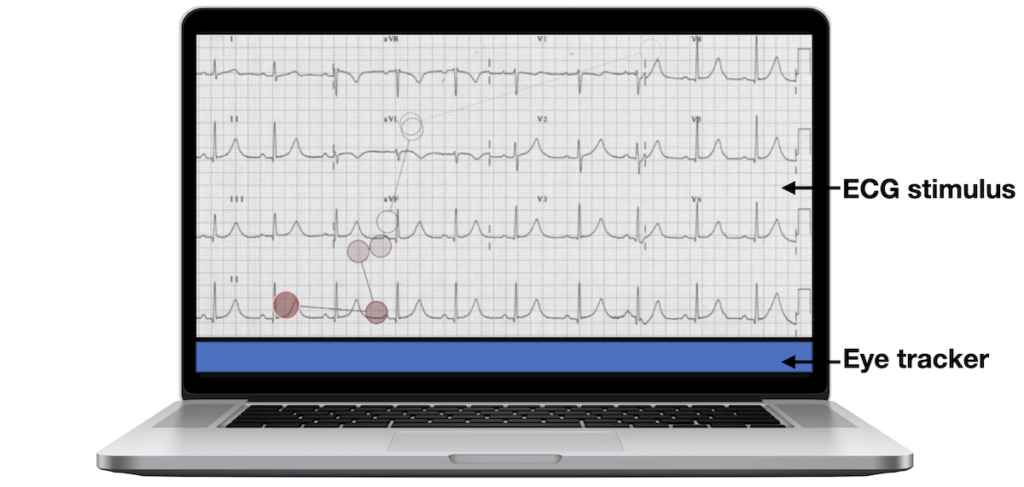
Thiết lập hệ thống theo dõi mắt trên màn hình và ảnh chụp video phát lại theo phương pháp re situ với lớp phủ quỹ đạo quét. Các vòng tròn tối hơn biểu thị các điểm cố định thị giác ngày càng gần hơn; các đường biểu thị các chuyển động saccade giữa các điểm cố định thị giác.
Tư duy hai quá trình
Dựa trên công trình Thinking Fast and Slow của Daniel Kahneman2, có hai kiểu tư duy: tư duy Hệ thống 1 (nhận diện mẫu một cách vô thức và tự động) so với tư duy Hệ thống 2 (tìm kiếm có phương pháp, có ý thức và phân tích). Phần lớn các bác sĩ cấp cứu tiếp cận ECG bằng tư duy Hệ thống 1, thường nhận ra chẩn đoán ECG gần như ngay trong vài giây đầu tiên quan sát. Chỉ khi họ không thể nhanh chóng nhận diện một kiểu hình ngay từ ấn tượng ban đầu, hoặc khi họ muốn kiểm tra lại một đặc điểm cụ thể, các bác sĩ này mới chuyển sang mô hình tư duy Hệ thống 2 chậm hơn.
Tôi không theo kiểu trục, nhịp hay gì đó – có lẽ đó là lý do tôi đi nhanh như vậy. Bạn sẽ nghĩ là có phương pháp ở đó, nhưng tôi chỉ đang chọn mẫu, nhưng tôi đang cố gắng diễn đạt quá trình suy nghĩ của mình, phần có ý thức của nó. Nhưng tôi chắc chắn là phần lớn là vô thức.
Bác sĩ cấp cứu
Ngược lại, sinh viên y khoa và bác sĩ nội trú hầu như hoàn toàn dựa vào tư duy Hệ thống 2. Nhiều người trong số họ cho biết họ thích cách tiếp cận có hệ thống để không bỏ sót điều gì và xử lý mỗi ECG theo cùng một cách bất kể ấn tượng ban đầu.
Một số bác sĩ tim mạch (hoặc hồi còn học y) – họ sẽ nói về việc hầu hết máy tính tốt hơn con người vì máy tính được lập trình để làm cùng một việc mỗi lần. Vì vậy, tự thuyết phục bản thân làm cùng một việc mỗi lần thì rất khó, nhưng mỗi ECG nên được đánh giá theo tần số, nhịp – ừm tôi nghĩ cách của tôi là ấn tượng tổng thể trước, rồi tần số, nhịp, trục, dấu hiệu thiếu máu cục bộ, dấu hiệu căng thất phải, tìm block, rồi xem các chi tiết tinh vi hơn.
Bác sĩ nội trú cấp cứu
Khả năng ưu tiên
Các bác sĩ điều trị có xu hướng đưa ra quyết định rất nhanh về đặc điểm nào của ECG là có liên quan hay không liên quan, và các phát hiện không liên quan sau đó được xếp ưu tiên thấp một cách nhanh chóng. Thường thì điều này là do họ đã hình thành trước chẩn đoán phân biệt dựa trên thông tin lâm sàng được cung cấp từ trước – về thực chất, họ biết cần tìm gì trước cả khi nhìn ECG.
Ban đầu khi tôi xem nó, điều đầu tiên nổi bật với tôi là đường nền kiểu hơi thô ở đây, nhưng nó chỉ khu trú ở V1 nên tôi nhanh chóng bỏ qua vì điều đó không có nhiều ý nghĩa với tôi
Bác sĩ cấp cứu 5
Tôi đang nghĩ về chẩn đoán phân biệt, kiểu như tôi sẽ tìm thiếu máu cục bộ, tôi sẽ tìm viêm màng ngoài tim, chủ yếu chỉ hai điều đó [dựa trên bệnh cảnh]
Bác sĩ cấp cứu 6
Tuy nhiên, sinh viên y khoa dành nhiều thời gian và công sức để phân tích nhiều đặc điểm nổi bật của ECG. Điều này thường dẫn đến cảm giác bị quá tải và tăng gánh nặng nhận thức.
Tôi chắc chắn thấy sóng T cao nhọn, và chúng không tương xứng. Nhưng tôi chỉ đang cố nhớ điều đó nghĩa là gì, vì tôi không nhớ. Rồi tôi nghĩ, được rồi tôi nhớ cái này giống như hội chứng Wellens syndrome có sóng T đảo ngược và tôi kiểu, khoan đã, không phải cái đó… Rồi tôi nhìn các chuyển đạo khác và nhận thấy không có sóng P ở đó và các phức bộ QRS rất rộng, có thể là tạo nhịp thất, và tại một thời điểm tôi đã nghĩ đến viêm màng ngoài tim vì có các đoạn chênh lên lan tỏa, hay điều mà tôi cho là đoạn ST chênh lên lan tỏa. Tôi nghĩ đây là một trong những bài tôi gặp khó nhất
Sinh viên y khoa 3
Những khác biệt trong cách tiếp cận này được hỗ trợ bởi dữ liệu theo dõi mắt, cho thấy bản đồ nhiệt của các điểm cố định thị giác giữa các bác sĩ cấp cứu, bác sĩ nội trú cấp cứu và sinh viên y khoa. Hãy chú ý sự tập trung rất cụ thể vào các vùng hẹp của bác sĩ điều trị trên bản đồ nhiệt, so với sự tập trung lan tỏa hơn của người học ít kinh nghiệm.
Cân nhắc lâm sàng
Các bác sĩ điều trị và bác sĩ nội trú thường áp dụng những chiến lược thực tiễn, sát với thực tế lâm sàng vào diễn giải ECG của họ. Họ thường tập trung trước tiên vào việc loại trừ các bệnh lý đe dọa tính mạng và nhấn mạnh ý nghĩa điều trị khi chẩn đoán chưa rõ ràng. Họ cũng suy nghĩ vượt ra ngoài ECG, hỏi về các ECG trước đó, xét nghiệm máu và các tương quan lâm sàng khác. Sinh viên y khoa không đề cập đến những cân nhắc này.
[C]hưa có đủ ở đây, xét từ góc độ lâm sàng, trong năm phút đầu tiên ở khoa cấp cứu, để tạo ra khác biệt. Khi tôi đang viết tóm tắt nhập viện, hoặc đang trao đổi với bác sĩ nội trú tim mạch điện sinh lý, thì chúng ta có thể thảo luận nhiều hơn. Nhưng theo kinh nghiệm của tôi, điều đó sẽ không làm thay đổi phản ứng của tôi đối với nó
Bác sĩ điều trị 8
Vậy chúng ta có thể học được gì từ điều này? Một mặt, mặc dù việc dạy người mới nghĩ giống chuyên gia hơn có thể là mục tiêu cuối cùng của giáo dục y khoa, nhưng người học ở giai đoạn sớm có thể chưa có đủ nền tảng kiến thức để dựa một cách đáng tin cậy vào các chiến lược cấp chuyên gia như nhận diện mẫu. Trước hết, họ cần phát triển năng lực chuyên môn y khoa; khi đó các chiến lược được chuyên gia sử dụng mới thực sự có giá trị. Đáng chú ý, một nghiên cứu của Ark và cs3 đã đưa tư duy Hệ thống 1 và Hệ thống 2 đối đầu trực tiếp ở những người học chưa có kinh nghiệm ECG trước đó. Thú vị là, mặc dù không có khác biệt có ý nghĩa giữa nhóm tư duy Hệ thống 1 và Hệ thống 2, nhưng các nhóm được thiết kế để thực hiện đồng thời cả tư duy Hệ thống 1 và 2 lại cho kết quả tốt hơn đáng kể.
Tóm tắt
Tóm lại, hiểu biết về cách tiếp cận ECG của chuyên gia so với người mới có thể giúp người học tiến bộ trong quá trình phát triển chuyên môn của bản thân; điều này cũng có thể giúp các giảng viên đang hướng dẫn và đánh giá những sinh viên đó. Tập trung vào cách tiếp cận giống chuyên gia có thể đặc biệt hữu ích trong những giai đoạn học tập bế tắc hoặc ở các giai đoạn muộn của chương trình nội trú y khoa.
Tài liệu tham khảo
- Wu W, Hall AK, Braund H, Bell CR, Szulewski A. The Development of Visual Expertise in ECG Interpretation: An Eye-Tracking Augmented Re Situ Interview Approach. Teach Learn Med. 2020 Dec 10:1-20
- Kahneman D, Egan P. Thinking, fast and slow. Farrar, Straus and Giroux; 1st edition (March 1, 2013)
- Ark TK, Brooks LR, Eva KW. Giving learners the best of both worlds: do clinical teachers need to guard against teaching pattern recognition to novices? Acad Med. 2006 Apr;81(4):405-9.
Nguồn tài nguyên ECG trực tuyến
- Wiesbauer F, Kühn P. ECG Mastery: Yellow Belt online course. Hiểu các kiến thức cơ bản về ECG. Medmastery
- Wiesbauer F, Kühn P. ECG Mastery: Blue Belt online course: Trở thành chuyên gia ECG. Medmastery
- Kühn P, Houghton A. ECG Mastery: Black Belt Workshop. Diễn giải ECG nâng cao. Medmastery
- Rawshani A. Clinical ECG Interpretation ECG Waves
- Smith SW. Dr Smith’s ECG blog.
- Wiesbauer F. Little Black Book of ECG Secrets. PDF Medmastery
Nguồn tài nguyên ECG từ sách giáo khoa
- Zimmerman FH. ECG Core Curriculum. 2023
- Mattu A, Berberian J, Brady WJ. Emergency ECGs: Case-Based Review and Interpretations, 2022
- Straus DG, Schocken DD. Marriott’s Practical Electrocardiography 13e, 2021
- Brady WJ, Lipinski MJ et al. Electrocardiogram in Clinical Medicine. 1e, 2020
- Mattu A, Tabas JA, Brady WJ. Electrocardiography in Emergency, Acute, and Critical Care. 2e, 2019
- Hampton J, Adlam D. The ECG Made Practical 7e, 2019
- Kühn P, Lang C, Wiesbauer F. ECG Mastery: The Simplest Way to Learn the ECG. 2015
- Grauer K. ECG Pocket Brain (Expanded) 6e, 2014
- Surawicz B, Knilans T. Chou’s Electrocardiography in Clinical Practice: Adult and Pediatric 6e, 2008
- Chan TC. ECG in Emergency Medicine and Acute Care 1e, 2004
THƯ VIỆN ECG
William Wu
Sinh viên y khoa Canada năm thứ 4 tại Đại học Queen’s. Đam mê FOAMed, y học nông thôn và phiêu lưu ngoài trời
Mike Cadogan
BA MA (Oxon) MBChB (Edin) FACEM FFSEM. Bác sĩ cấp cứu, Bệnh viện Sir Charles Gairdner. Đam mê bóng bầu dục; lịch sử y học; giáo dục y khoa; và học tập không đồng bộ, người truyền bá #FOAMed. Đồng sáng lập và CTO của Life in the Fast Lane | On Call: Principles and Protocol 4e| Eponyms | Books |